Диагностика патологии
В первую очередь, диагностические мероприятия будут направлены на выявление заболеваний сердечно-сосудистой системы. Для этого врач назначает необходимые методы обследования. К ним относятся:
- электрокардиограмма;
- эхокардиография;
- ультразвуковое исследование сердца;
- биохимический и общий анализ крови с целью исследования гормонов;
- рентгенографическое исследование органов грудной клетки;
- в отдельных случаях может быть назначена коронарография для оценки проходимости коронарных артерий.
- магнитно-резонансная томография позволяет более точно определить болезнь сердца и сопутствующие патологические изменения.
Симптомы
Признаки энцефалоптии зависят от локализации очага разрушения, а также степени развития заболевания. Наиболее часто пациенты и их родственники сталкиваются со следующими симптомами:
головная боль: может захватывать всю голову или концентрироваться в отдельных ее участках; интенсивность зависит от степени поражения и постепенно нарастает; болевые ощущения плохо купируются приемом анальгетиков;
головокружение: возникает эпизодически, сопровождается потерей ориентации в пространстве; нередко человек вынужден пережидать это состояние в постели, поскольку малейшее движение способствует усилению симптома; состояние часто сопровождается постоянной тошнотой и рвотой;
нарушения когнитивных функций: постепенное снижение способности адекватно мыслить является характерным признаком энцефалопатии; человек постепенно становится забывчивым, рассеянным, плохо концентрирует внимание на конкретном процессе и с трудом переключается между различными занятиями;
эмоциональные и поведенческие нарушения: человек с трудом контролирует свои эмоции, становится раздражительным, плаксивым, быстро возбуждается; по мере прогрессирования заболевания возникает апатия, депрессия и полное нежелание делать что-либо;
увеличение или уменьшение тонуса мышц; часто сопровождается гиперкинезами (дрожью в конечностях, навязчивыми движениями и т.п.);
снижение зрения и слуха;
повышенная метеочувствительность.
У одних пациентов преобладают расстройства поведения, другие перестают нормально владеть своим телом; у третьих страдают, в основном, органы чувств. В тяжелых случаях человек требует постоянного ухода и наблюдения окружающих.
Какие препараты используются для лечения гипертрофической кардиомиопатией?
Препараты, используемые для лечения симптомов и предотвращения дальнейшего осложнения ГКМП, снимают нагрузку с сердца и уменьшают препятствия для эффективной циркуляции крови в организме. При лечении гипертрофической кардиомиопатии используются также лекарства, в основе которых лежат бета-адреноблокаторы, способные снижать нагрузку на сердце за счет снижения давления и пульса, уменьшая гипертрофию миокарда. Также бета-блокаторы обладают антиаритмическим действием, в том числе способны уменьшить риск развития фатальных аритмий и внезапной смерти.
Врач может попросить вас избежать применения некоторых лекарственных препаратов, таких, как нитраты (они понижают кровяное давление) или дигоксин (он увеличивает силу сокращений сердца).
Ваш врач посоветует, какие лекарства вам больше всего подходят.
Хирургические процедуры, используемые для лечения гипертрофической кардиомиопатии
Хирургические методы, используемые для лечения ГКМП включают в себя:
Чрезаортальная септальная миэктомия. Данная методика предполагает уменьшение обструкции путем уменьшения толщины межжелудочковой перегородки.
Транскатетерная септальная алкогольная абляция. Введение склерозирующих веществ типа спиртовых растворов, создание в межжелудочковой перегородке зон инфаркта.
Имплантация искусственного митрального клапана сердца. Этот тип операции предлагается пациентам с высоким риском опасных для жизни аритмий и внезапной сердечной смерти. Митральный клапан постоянно отслеживает сердечный ритм. Когда он обнаруживает неправильный, очень быстрый ритм сердца, поставляя энергию в сердечную мышцу, он заставляет сердце биться в нормальном ритме.
Как проходит диагностика ЭКГ
Процедура электрокардиографии происходит безболезненно и быстро:
- Пациент заходит в диагностический кабинет ЭКГ.
- Снимает одежду по пояс и закатывает штаны, оголяя голени ног.
- Врач смазывает датчики гелем и прикрепляет к телу пациента, фиксируя их.
- Доктор просит пациента принять нужное положение тела на кушетке, стоя или на велоэргометре.
- Диагност включает аппарат ЭКГ и начинает записывать диаграмму.
- Врач снимает датчики с тела пациента, просит протереть тело салфетками от геля и одется.
- Доктор анализирует электрокардиограмму, ставит диагноз, дает рекомендации и дальнейшие указания.
При суточном холтеровском мониторировании врач размещает датчики на теле пациента, которые подключены к небольшому портативному устройству, собирающими данные электрокардиографии непрерывно в течение суток. Датчики и устройство ЭКГ прячутся под одежду и пациент носит их 24 часа. Затем возвращается к врачу, снимает устройство и датчики. Доктор анализирует ЭКГ, делает выводы и ставит диагноз пациенту.
Методы ЭКГ
- Классический метод. Регистрация электрокардиограммы в 3 стандартных и 12 отведениях. Электроды крепятся на тело пациента, который лежит на кушетке. Кардиограмма снимается в состоянии покоя.
- Векторкардиография. Электрический вектор работы сердца регистрируется и отображается в виде проекции объемной фигуры на плоскости отведений.
- Нагрузочные пробы. Регистрация ЭКГ, когда пациент находится на велоэргометре при возрастающей ступенчатой физической нагрузке. Чаще применяется для диагностики ишемической болезни сердца.
- Холтеровское мониторирование. Запись электрокардиографии непрерывно в течение суток с помощью специального портативного аппарата.
- Прекардиальное картирование. Электроды матрицей 6х6 фиксируются на грудной клетке пациента, сигналы с которых обрабатываются компьютером. Используется для определения повреждений миокарда при остром инфаркте миокарда.
- Внутрипищеводная электрокардиография. ЭКГ записывается с помощью электрода, введенного в пищевод пациента. Применяется для диагностики блокад и определения состояния предсердий и атриовентрикулярного соединения.
- Гастрокардиомониторирование. Одновременная запись гастрограммы и электрокардиограммы в течение суток. Используется для диагностики гастро- и кардиозаболеваний.
- Электрокардиография высокого разрешения. Регистрация низкоамплитудных и высокочастотных потенциалов, с амплитудой порядка 1—10 мкВ и с применением многоразрядных АЦП (16—24 бита).
Типы гипертрофии левого желудочка
Виды гипертрофии левого желудочка различаются в зависимости от структуры изменений в сердечных мышцах. Бывает: концентрическая и эксцентрическая ГЛЖ, дилатация желудочка. Различают на основе эхокардиографических показателей (кардиограмма) и толщины стенок органа. Каждый из типов ГЛЖ не является самостоятельным заболеванием, а возникает как следствие других патологий в организме человека.
Эксцентрическая гипертрофия
Эксцентрическая гипертрофия миокарда характеризуется увеличением сердца и объема его камер параллельно с уплотнением мышц левого желудочка. Провоцируется резким ростом кардиомиоцитов, их поперечный размер при этом не изменяется. Также эксцентрическая ГЛЖ грозит замедлением пульса, осложнениями дыхания. Появляется при пороках сердца или после инфаркта.
Концентрическая гипертрофия миокарда левого желудочка
Концентрическая глж происходит за счет гиперфункции миокардиоцитов вследствие нагрузки давлением. Размер полости не изменяется, иногда даже становится меньше. Увеличивается размер стенок левого желудочка, общая масса миокарда и сердце. Концентрическая гипертрофия возникает при гипертонии, артериальной гипертензии; является причиной снижения коронарного резерва.
Дилатация левого желудочка
Дилатация — это расширение левого желудочка сердца, происходит при изменении работе миокарда или перегрузке здорового желудочка. Если удлинена дуга сердца – это тоже может быть начальным симптомом ГЛЖ. Иногда к дилатации приводит аортальный стеноз, когда суженный клапан не может выполнять свою насосную функцию. Перенесенные болезни часто являются причинами расширения сердца, в редких случаях оно может происходить и само по себе, как врожденная патология.
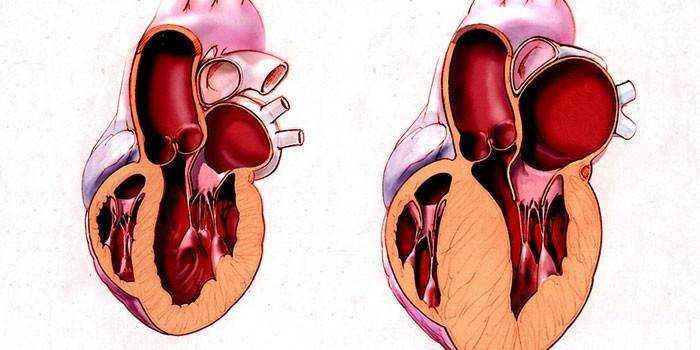
Какие виды гипертрофии ЛЖ бывают?
В зависимости от характера утолщения сердечной мышцы выделяют ГЛЖ концентрического и эксцентрического типов.
Концентрический тип (симметричная гипертрофия) формируется, когда рост утолщенной мышцы происходит без увеличения полости самой сердечной камеры. В некоторых случаях полость ЛЖ может наоборот уменьшаться. Концентрическая гипертрофия левого желудочка наиболее характерен для гипертонической болезни.
Эксцентрическая гипертрофия левого желудочка (ассиметричная) предполагает не только утолщение и увеличение массы стенки ЛЖ, но еще и расширение полости. Такой тип чаще встречается при пороках сердца, при кардиомиопатиях и при ишемии миокарда.
В зависимости о того, насколько утолщена стенка ЛЖ, выделяют умеренную и выраженную гипертрофию.
Кроме этого, выделяют гипертрофию с обструкцией выходящего тракта ЛЖ и без такового. При первом типе гипертрофия захватывает и межжелудочковую перегородку, в результате чего зона ЛЖ ближе к корню аорты приобретает выраженное сужение. При втором типе перекрытия в зоне перехода ЛЖ в аорту не наблюдается. Второй вариант благоприятнее.
Способы диагностики гипертрофических изменений
Самым простым, доступным, но вместе с тем и наиболее эффективным способом диагностики гипертрофии сердечной мышцы является УЗИ или эхокардиография. При этом можно точно определить толщину различных стенок сердца и его размер.
Косвенные признаки таких изменений можно обнаружить с помощью ЭКГ:
- Так, при гипертрофии правых отделов сердца на ЭКГ будут изменение электропроводимости, появление нарушений ритма, увеличение зубца R в отведениях V1 и V2, а также отклонение электрической оси сердца вправо.
- При гипертрофии левого желудочка на ЭКГ будут признаки отклонения электрической оси сердца влево или горизонтальное ее положение, высокий зубец R в отведениях V5 и V6 и другие. Кроме того, регистрируются и вольтажные признаки (изменение амплитуд зубцов R или S).
Об изменении конфигурации сердца за счет увеличения тех или иных его отделов также можно судить по результатам рентгенографии органов грудной клетки.
Схемы: гипертрофия желудочков и предсердий на ЭКГ
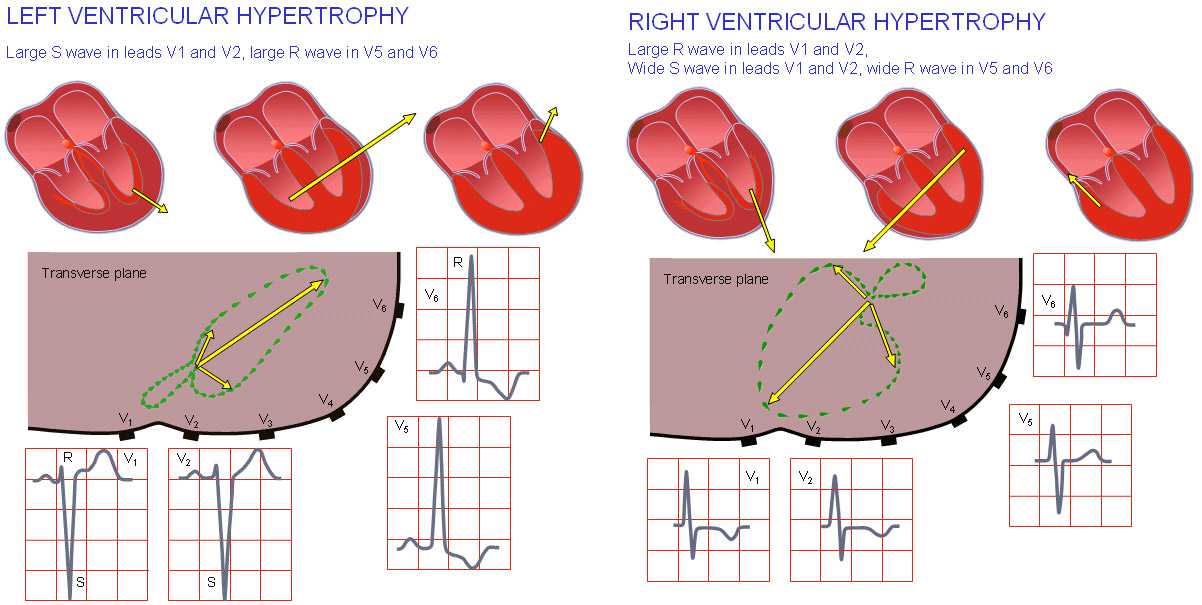
Гипертрофия левого желудочка (слева) и правого желудочка сердца (справа)

Гипетрофия левого (слева) и правого (справа) предсердий
Лечение синдрома ранней реполяризации желудочков
Специфического лечения синдром реполяризации не требует. Единственное, что предлагается пациенту – это наблюдение у кардиолога.
Тем не менее, человеку с СРРЖ необходимо исключить употребление алкоголя и интенсивные физические нагрузки, чтобы не спровоцировать приступ тахикардии.
В некоторых случаях производят радиочастотную аблацию дополнительного пучка инвазивным способом (катетер подводится к месту пучка и уничтожает его).
Иногда применяют энерготропную терапию (витамины группы В, карнитин, препараты фосфора и магния, мексидол, кудесан), антиаритмические препараты (амиодарон).
Важно! Пациенту следует сохранять все прежние ЭКГ, что требуется для исключения диагноза инфаркта миокарда при возникновении болей в сердце.
Диагностика гипертрофической кардиомиопатии
На начальном этапе, при незначительном развитии гипертрофии стенки, выявить заболевание очень непросто. Начинается процесс диагностики с опроса больного, выяснения:
- наличия патологий у родственников;
- смерти кого-то из них в молодом возрасте;
- перенесенных заболеваний;
- факта радиационного воздействия;
- внешних признаков при визуальном осмотре;
- значения артериального давления;
- показателей в анализах крови, мочи.
Находит применение новое направление – генетическая диагностика гипертрофии миокарда. Помогает установить параметры ГКМП потенциал аппаратных и радиологических методов:
- ЭКГ – определяет косвенные признаки – нарушения ритма, гипертрофию отделов;
- рентген – показывает увеличение контура;
- УЗИ – оценивает толщину миокарда, нарушение кровотока;
- эхокардиография – фиксирует место гипертрофии, нарушение диастолической дисфункции;
- МРТ – дает трехмерное изображение сердца, устанавливает степень толщины миокарда;
- вентрикулография – исследует сократительные функции.
КАРДИАЛГИИ
Кардиалгии — болевые ощущения в области сердца (в левой половине грудной клетки). Боли в области сердца могут быть связаны с заболеваниями сосудов, питающих сердце, — коронарных сосудов и быть симптомом стенокардии и инфаркта миокарда. которые потенциально опасны в плане жизненного прогноза заболеваний. Другая группа причин, определяющая болевые ощущения в области сердца, не связана с поражением коронарных сосудов — собственно кардиалгии. Как правило, эти боли не несут в себе угрозы для жизни человека.
Виды и причины. Причинами кардиалгий могут быть:
1) заболевания сердца (но не его сосудов):
а) воспалительные заболевания — миокардиты, перикардиты (воспаление наружной оболочки сердца — перикарда),
б) нарушения нормального обмена веществ в сердце — при некоторых эндокринных заболеваниях, нарушениях обмена микроэлементов, витаминов, белковой недостаточности, алкоголизме. Часто кардиалгии бывают у женщин в климактерическом периоде и связаны с гормональной перестройкой организма,
в) гипертрофия отделов сердца;
2) заболевания позвоночника, ребер, раздражение нервов, проходящих в области расположения сердца:
а) остеохондроз шейно-грудного отдела позвоночника (шейно-грудной радикулит),
б) межреберная невралгия — боль, распространяющаяся строго по межреберьям, в) травмы, воспаления грудных мышц, г) воспаление нервных сплетений в области плечевого сустава, д) заболевания и травмы ребер;
3) кардиалгии при заболеваниях органов пищеварения. Они имеют различное объяснение, обычно связаны с раздражением соответствующих нервных окончаний: грыжа пищеводного отверстия диафрагмы, хронический холецистит. язвы и воспаление пищевода;
4) заболевания легких и плевры могут сопровождаться кардиалгиями при левосторонней локализации процесса;
5) одной из наиболее частых причин кардиалгий является нейро-циркуляторная дистония .
Симптомы. Кардиалгия, встречающаяся обычно в покое,является наиболее ярким симптомом нейро-циркуляторной дистонии. Боли обычно длительные (часы или даже дни), не очень интенсивные, усиливающиеся при неприятных эмоциональных переживаниях и при общем переутомлении. Локализуется боль обычно в области левого соска, но может распространяться и на большую площадь. Часто возникает ощущение неполноценного вдоха: человек «тоскливо вздыхает». Нередко возникают ощущения перебоев в работе сердца, характерно общее тревожное состояние, возможны головные боли. головокружения. подъемы артериального давления. Симптомы, аналогичные описанным, нередко встречаются у женщин в период климакса («климактерическая кардиопатия») или в предменструальный период и связаны с изменением концентрации гормонов в организме.
Диагностика. Следует отметить, что различить боли при ишемической болезни сердца и перечисленных видах кардиалгий не всегда легко, и сделать это может только врач, поэтому симптом болей в области сердца является веским поводом для обращения к врачу. Для уточнения диагноза используют электрокардиографию. эхокардиографию. другие методы, нередко требуется консультация невропатолога, гинеколога, эндокринолога и других специалистов.
Лечение. Лечение кардиалгий должно проводиться под врачебным контролем. При нейро-циркуляторной дистонии используют успокаивающие травяные сборы (валериана, пустырник), валокордин (корвалол), витамины. Необходима нормализация ритма сна и отдыха, прогулки на свежем воздухе, занятия физической культурой, общеукрепляющие процедуры.
Профилактика. Профилактика нейро-циркуляторной дистонии заключается в соблюдении «здорового образа жизни». Для этого необходимо избегать переутомления, обеспечить своевременный и полноценный отдых, достаточный и регулярный сон, заниматься физическими упражнениями.
Диагностика
Так как данный синдром является электрокардиографическим феноменом, установить его можно только при определенном обследовании:
- ЭКГ;
-
УЗИ сердца (эхокардиография):
- стресс-эхокардиография (на предмет нарушения сократительной способности желудочков)
- эхокардиография покоя;
- мониторирование Холтера в течение суток;
- электрофизиологическое исследование.
Помимо этого, проводят тесты на велоэргометре или тредмиле: после физической нагрузки частота сердечных сокращений повышается, и ЭКГ-признаки СРРЖ исчезают.
Используют пробу с калием: после приема хлорида калия, панангина или ритмокора не меньше 2-х грамм выраженность ЭКГ-признаков синдрома реполяризации усиливается.
Пробу с изопротеренолом и атропином не применяют из-за выраженных побочных явлений.
Важно разграничить СРРЖ и инфаркт миокарда, перикардит, синдром Бругада. С этой целью проводят дифференциальную диагностику
Причины боли, связанные с сердцем (кардиогенные)
Основные причины кардиогенной боли в грудной клетке:
-
Воспалительные заболевания сердца – перикардит
, миокардит, эндокардит. Заболевания различной этиологии, характеризующиеся воспалением стенок сердца. При данной группе патологий, боль обычно постоянная, тупая, ноющая, постепенно (в течение нескольких дней) нарастающая, может иметь «размытый» характер (без четкой локализации). С течением времени на первый план в клинических проявлениях выходят высокая лихорадка, одышка, симптомы интоксикации, ощущение нарушения ритма сердца. - Миокардиодистрофии – группа заболеваний сердца, субстратом которых служит нарушение обмена веществ в сердечной мышце, этиологически обусловлена разнообразными причинами. Боль при миокардиодистрофиях обычно нарастает с прогрессированием заболевания (в течение нескольких месяцев), приглушенная, тупая ноющая боль в области сердца в начале заболевания с течением времени может перерастать в интенсивную сердечную боль, с присоединением выраженных клинических проявлений хронической сердечной недостаточности.
- Пороки сердца – группа врожденных либо приобретенных изменений структуры сердца, которые, будучи окончательно сформированными, обычно не вызывают болезненных ощущений и лишь при декомпенсации и развитии хронической сердечно-сосудистой недостаточности приводят к ощущению тупой ноющей боли в сердце.
-
Ишемическая болезнь сердца – комплекс клинических и морфологических изменений возникающих в результате несоответствия потребностей миокарда в кислороде и количеством доставляемого с кровью кислорода. В подавляющем большинстве случаев морфологическим субстратом ИБС является атеросклеротическая бляшка, которая в той или иной мере перекрывает просвет коронарной артерии. Проявлением ИБС в большинстве случаев является боль, которая из-за своей специфики носит название ишемической боли.
нарушение кровоснабжения сердечной мышцы при ИБС (стенокардии) и её острой форме – инфаркте миокарда
- Инфаркт миокарда – частный случай ишемической болезни сердца, является крайним ее проявлением, суть которого сводится к тому, что недостаток кислорода, доставляемого кровью к сердцу, становится критическим на столько, что происходит некроз (омертвение) мышцы сердца на определенном участке. Клинические проявления те же, что и ишемической боли, только более ярко выражены, длительны и не снимаются приемом нитроглицерина. Так же к клинической картине могут присоединяться: одышка, бледность, потливость, слабость, чувство нарушения ритма работы сердца, страх смерти, гипотония, тошнота. Перечисленные симптомы четко коррелируют с физической нагрузкой.
характер и ирридация боли при стенокардии
Ишемическая боль характеризуется:
- Локализована за грудиной либо в окологрудинной области;
- Часто ноет и отдает в левую руку, шею, нижнюю челюсть, зубы, в левую лопатку;
- Сама боль характеризуется как ноющая, давящая, сжимающая, часто возникает чувство, что немеет левая рука, сердце, лопатка, редко боль носит острый, жгучий характер;
- В подавляющем большинстве случаев ассоциирована с физической, либо эмоциональной нагрузкой;
- Боль кратковременная – длительность ее обычно измеряется несколькими минутами;
- Боль уходит после приема нитроглицерина.
Этиология и патогенез
Спровоцировать концентрическую гипертрофию левого желудочка может воздействие на организм человека таких факторов:
- курение;
- употребление алкоголя в больших количествах;
- ожирение;
- стеноз аортального клапана;
- бесконтрольный прием медикаментов;
- малоактивный образ жизни;
- сахарный диабет;
- гипертиреоз или повышенная функция щитовидной железы;
- врожденные аномалии строения сердца;
- гормонпродуцирующая опухоль;
- стрессы;
- психоэмоциональное перенапряжение;
- ишемическая болезнь сердца;
- артериальная гипертензия.
 В будущем такая патология приводит к недостаточности органа.
В будущем такая патология приводит к недостаточности органа.
При гипертрофии левого желудочка происходит увеличение миокарда в объемах. В результате этого камеры сердца значительно уменьшают свое наполнение, что приводит к снижению количественной составляющей сердечного выброса и значительной нагрузке на орган. При этом кардиомиоциты могут утолщаться или растягиваться, что в последующем провоцирует атрофию мышечных волокон и острую сердечную недостаточность.
Стоимость ЭКГ в нашей клинике
Мы оказываем следующие услуги в области кардиологии и ЭКГ диагностики:
- Прием кардиолога первичный — 1500 рублей;
- Прием кардиолога повторный — 1400 рублей;
- ЭКГ с расшифровкой — 500 рублей;
- ЭКГ без расшифровки — 250 рублей;
- Расшифровка ЭКГ, сделанной в другой клинике — 300 рублей;
- Суточное мониторирование ЭКГ по Холтеру — 2200 рублей;
- Комплексное суточное мониторирование АД + ЭКГ по Холтеру — 3500 рублей;
- Велоэргометрия (нагрузочные пробы) — 1800 рублей;
- Программа «здоровое сердце» — 6500 рублей;
- Суточное мониторирование АД — 1700 рублей;
- Тропаниновый тест — 400 рублей.
Записаться на ЭКГ к врачу можно через онлайн форму на сайте или по телефонам 8 (800) 350-94-58 и +7 (4872) 49-57-57.
Симптомы кардиомиопатии
К сожалению, кардиомиопатия может длительно протекать без всяких признаков, чтобы затем проявиться симптомами, общими для многих кардиологических заболеваний:
- одышка при незначительных физических усилиях, ходьбе;
- аритмии;
- боли в области сердца;
- постоянный упадок сил;
- головокружения;
- обморочные состояния.
Зачастую заподозрить именно кардиомиопатию можно лишь тогда, когда болезнь уже находится в стадии декомпенсации и налицо все симптомы сердечной недостаточности:
- одышка даже в покое;
- наличие отеков на ногах;
- асцит (накопление жидкости в брюшной полости живота), увеличение печени и др.;
- мерцательная аритмия и другие виды аритмий;
- кашель, усиливающийся в лежачем положении;
- приступы удушья;
- отек легких.
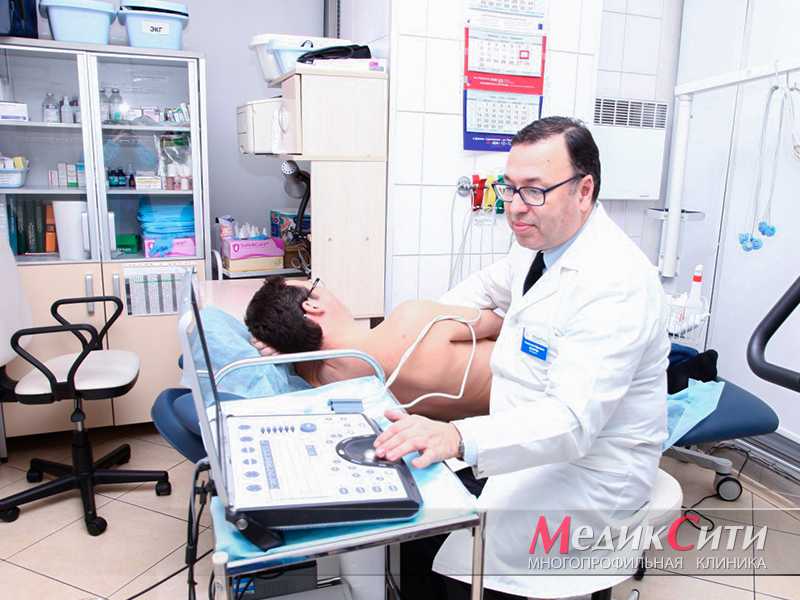
1
УЗИ сердца при кардиопатии

2
ЭКГ при кардиомиопатиях
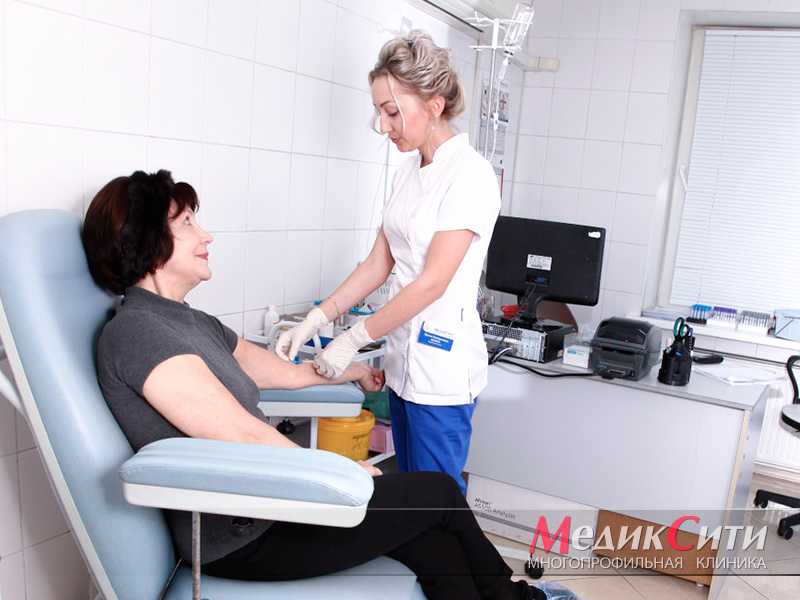
3
Анализы крови при карддиомиопатии
Механизм развития
Умеренная гипертрофия левого желудочка очень часто протекает бессимптомно и в большинстве случаев обнаруживается случайно после электрокардиографии.
Как лечить гипертрофию левого желудочка, зависит от степени сложности протекания и особенностей первоначального заболевания, на фоне которого возник данный патологический синдром.
При отсутствии физиологических нарушений сердце выполняет так называемую функцию насоса, с огромной силой выталкивая кровь в аорту. После чего кровь поступает ко всем органам. В момент расслабления левого желудочка происходит поступление порции крови из левого предсердия. Процесс поступления крови непрерывен, а ее количества достаточно для обеспечения полноценного газообмена во всем организме.
При возникновении патологических нарушений сердечно-сосудистой системы выполнение этой функции значительно затрудняется, что приводит к чрезмерным энергетическим затратам. Повышенная нагрузка способствует увеличению мышечной массы сердца. Происходит это практически так же, как и при нарастании мышечной массы после усиленных физических нагрузок в спортзале. И если в случае с этой группой мышц это положительный результат, то для сердечных мышц является патологически опасным состоянием. Дело в том, что питающие сердце сосуды не успевают расти за мышечной массой, вследствие чего происходит недостаточное поступление крови в гипертрофированную ткань. Это, в свою очередь, является причиной различных ишемических изменений в миокарде.
Лечение гипертрофии сердца
Лечение гипертрофии различных отделов сердца сводится к воздействию на причину, ее вызвавшую.
В случае развития легочного сердца вследствие заболеваний дыхательной системы стараются компенсировать функцию легких, назначая противовоспалительную терапию, бронхорасширяющие препараты и другие в зависимости от первопричины.
Лечение гипертрофии левого желудочка сердца при артериальной гипертензии сводится к применению гипотензивных препаратов из различных групп, мочегонных.
При наличии выраженных пороков клапанов возможно хирургическое лечение вплоть до протезирования.
При врожденных пороках сердца, если это возможно, ликвидируют дефекты хирургическим путем. В случае тяжелых нарушений в строении сердца, развитии гипертрофической кардиомиопатии единственным выходом из ситуации может стать пересадка сердца.
В целом, подход к терапии таких больных всегда индивидуален с учетом всех имеющихся проявлений нарушения сердечной деятельности, общего состояния и наличия сопутствующих заболеваний.
В заключение хотелось бы отметить, что вовремя выявленная приобретенная гипертрофия миокарда вполне поддается коррекции. При наличии подозрений на какие-либо нарушения в работе сердца следует незамедлительно обращаться к врачу, он выявит причину заболевания и назначит лечение, которое даст шансы на долгие годы жизни.
Виды
Врачи выделяют врожденную и приобретенную энцефалопатию. Первая возникает на фоне неправильного течения беременности или родов и, зачастую, развивается еще во время пребывания плода в утробе матери. Ее признаки обнаруживаются сразу после родов или появляются в первые недели жизни. Диагностикой и лечением этого состояния занимаются неонатологи и педиатры.
Приобретенная энцефалопатия встречается уже во взрослом возрасте. Она подразделяется на несколько видов в зависимости от причины гибели нейронов:
- посттравматическая: возникает на фоне перенесенной черепно-мозговой травмы; зачастую, развивается уже через несколько лет после нее и нередко приводит к тяжелым расстройствам психики;
- токсическая: связана с острым или хроническим отравлением организма алкоголем, ядами, наркотическими препаратами, лекарственными средствами, солями тяжелых металлов и т.п.; нередко в рамках этого вида отдельно выделяют алкогольную энцефалопатию;
- метаболическая: связана с нарушением обмена веществ в организме; выделяют следующие подвиды патологии:
- печеночная: возникает при поражении печени или желчевыносящих путей;
- уремическая: связана с нарушением работы почек;
- диабетическая: является одним из частых осложнений сахарного диабета, возникает на фоне стойкого нарушения микроциркуляции и повышения вязкости крови;
- аноксическая: развивается после перенесенной клинической смерти и связана с кислородным голоданием головного мозга с последующим развитием «метаболической бури»;
- синдром Гайе-Вернике: энцефалопатия, вызванная дефицитом витамина В1;
- панкреатическая: является осложнением воспаления поджелудочной железы;
- гипогликемическая: возникает на фоне резкого снижения глюкозы крови;
- дисциркуляторная: связана с нарушением циркуляции крови в сосудах головного мозга; различают несколько форм патологии:
- атеросклеротическая: развивается из-за атеросклероза и утолщения стенок сосудов;
- гипертоническая: связана со стойким повышением артериального давления;
- венозная: возникает из-за нарушения венозного оттока крови.
В зависимости от скорости развития процесса выделяют энцефалопатию острую и хроническую. Первая может развиться в течение нескольких дней или часов, чаще возникает на фоне сильной интоксикации, травмы, инфекционного процесса. Хронический процесс может протекать годами и десятилетиями.
Выводы
Подавляющее большинство исследований подтверждает влияние ожирения на развитие и прогрессирование сердечно-сосудистых заболеваний. Несмотря на существование парадокса ожирения, согласно которому люди с лишними килограммами и сердечно-сосудистыми заболеваниями имеют более благоприятный прогноз, чем худощавые пациенты с тем же диагнозом, исследования говорят о том, что снижение веса эффективно для профилактики и лечения сердечно-сосудистых заболеваний. По мнению ученых, необходимо проведение дополнительных исследований, ведь если текущая эпидемия ожирения продолжится, вскоре мы можем стать свидетелями печального завершения эпопеи по увеличению продолжительности жизни.


































