2.Причины
Перечень наиболее распространенных показаний к удалению ногтевой пластинки, в сущности, очень короток.
- Онихокриптоз, или врастание ногтя в ногтевой валик – широко распространенная патология, могущая возникать и рецидивировать в силу врожденных, санитарно-гигиенических, ортопедических причин.
- Онихомикоз – паразитирование грибковых культур в ногтевой зоне, приводящее к множественным патологическим изменениям.
- Травма ногтя с частичным разрушением пластины, инфицированием через открытую раневую поверхность и развитием паронихия – околоногтевого варианта пальцевого нагноения (панариция).
- Онкопатология, – напр., меланома или плоскоклеточный рак, – с вовлечением ногтевого ложа.
Как нужно подготовиться к операции?
Накануне вечером перед госпитализацией в стационар для хирургического лечения необходимо выполнить бритье крестцово-копчиковой и, в случае необходимости, ягодичной области. Возможен вариант выполнения лазерной (александритовым или диодным лазером) или фотоэпиляции за несколько дней до госпитализации. Однако, последние два метода малоэффективны для удаления светлых волос. Еще одним методом удаления волос является электроэпиляция, она отличается большей болезненностью, но подходит для всех типов волос. Эффект после процедур, возможно, будет достигнут не сразу, поэтому лучше их выполнять заранее — за 14 дней до операции. Бритье, как альтернатива эпиляции, займет у Вас меньше времени и средств, но в тоже время возможны повреждения кожи, которые могут стать источником инфекции. Другой специальной подготовки к операции не требуется, достаточно будет отказаться от приема пищи и жидкостей за 8 часов до операции.
Лечение вросшего ногтя фитотерапевтическим способом
В ходе него используются лекарственные растения. Они также помогают устранить гнойник и облегчить болезнь. Прежде всего это:
• полоскание ног в травяных отварах и настоях;
• прикладывание к больному участку кашицы из растений или их частей;
• бандаж с антисептическими лекарственными травами.
К примеру, с использованием листа алоэ. Предварительно срезают небольшой кусок и разделывают его надвое или просто счищают верхний толстый слой. Затем мякотью прикладывают к болезненному участку и плотно фиксируют. Это – тот же бандаж или медицинский лейкопластырь. Наутро, когда боль уменьшается, ногтевую пластину аккуратно срезают (или ее верхнюю часть). Повязки с алоэ используют до полного заживления.
Удаление стержня (штифта) после операции
Внутрикостными (интрамедуллярными) стержнями с блокированием винтами или, как еще их называют, штифтами выполняют фиксацию переломов трубчатых костей, а в частности поперечных и винтообразных переломов с небольшим количеством отломков и осколков. Также предпочтение для внутрикостного остеосинтеза отдают ввиду скорости операции, миниинвазивности и малой травматичности операции. Стоит сказать, что фиксация стержнями очень хорошая и дозированную нагрузку на оперированную конечность разрешают давать уже через нечколько дней.
После успешной операции и сращения перелома, как правило, удаляют динамический винт и увеличивают нагрузку на конечность, для полного сращения перелома. Через 1 год после операции, когда перелом полностью сросся, в плановом порядке выполняется удаление винтов и стержня.
Почти всегда операция по удалению стержня не занимает более 30 минут, Удаление происходит с использованием подобных инструментов как и при установке.
Сложности при удалении стержня могут возникнуть, он установлен некорректно. Либо резьба и шляпки винтов сорваны. В таком случае нужно будет высверливать винты и стержень.

Описание патологии
Отслоение ногтя образуется только скраю пластины. Оно может возникать на одном из пальцев, не распространяясь на соседние фаланги. Причина этого в следующих явлениях:
- механические повреждения, вызванные ударами, ушибами пальца;
- грибковое поражение — споры и мицелий гриба распространяются от основания, постепенно проникая все глубже внутрь ложа;
- аллергические реакции, вызванные попаданием косметического средства, проведением маникюра с нанесением искусственного ногтя.
Ноготь постепенно набухает. Он становится уязвимым для действия инфекционных агентов. Туда может проникать не только грибок, но и бактерии. Например, стафилококки, стрептококки. В ответ на это усиливается действие местного иммунитета. Вырабатывается большое количество лимфоцитов, что приводит к сильному воспалительному ответу, сопровождающемуся болью, отеком, покраснением.
Если образуется бактериальное поражение, помимо основных симптомов выделяется гной. Это продукт жизнедеятельности болезнетворной микрофлоры. Лечение всех состояний в основном проводится местно, применение системных препаратов требуется в крайних случаях.
Основные причины вросшего ногтя
- Неправильная стрижка ногтей. После обрезания ногтя он не должен иметь сильно закругленный край. Если срезать ногтевую пластинку по бокам слишком много, то её рост нарушается. Из-за этого она может врастать в ногтевой валик.
- Ношение узкой обуви. Если обувь постоянно оказывает давление на ноготь, то он вынужден изменять направление своего роста. Особенно рискуют получить вросший ноготь люди, которые выбирают обувь с острыми носами.
- Продольное и поперечное плоскостопие. При этом происходит деформация стопы, искривление большого пальца, на него начинает давить второй палец стопы, в результате чего происходит нарушение роста ногтя.
- Грибковые инфекции стоп. Грибок, поражающий ноготь, приводит к его утолщению и деформации. В результате он врастает в околоногтевой валик.
- Травмы и отморожения пальцев ног. Они приводят к деформации ногтей и нарушению направления их роста.
- Врожденные нарушения роста ногтя. Обусловлены генетическими причинами.
- Кожные заболевания, которые могут приводить к деформации ногтей: псориаз, лишай, бородавки под ногтем или вблизи него.
- Повышенная потливость стоп. Она не приводит напрямую к заболеванию, но повышает риск вросшего ногтя.
- Заболевания, при которых нарушается питание и, как следствие, рост ногтя: сахарный диабет, сердечно-сосудистые, эндокринные патологии.
- Быстрый набор веса. Происходит у беременных женщин, у некоторых подростков. При этом возрастает нагрузка на стопы, это способно приводить к их деформации.
- Длительные курсы химиотерапии и лучевой терапии. Химиопрепараты и излучение действуют на активно размножающиеся клетки, в том числе и на те, что находятся в ногтевом корне и обеспечивают рост ногтя.
Что такое рецидив заболевания и как его избежать?
Еще одной формой заболевания является рецидив (повторное развитие) эпителиального копчикового хода, который возникает через некоторое время (от 1 года и более) после ранее перенесенного радикального хирургического лечения эпителиального копчикового хода.
Важно! В группе риска возникновения рецидива ЭКХ находятся как пациенты, которым ранее было выполнено оперативное вмешательство в недостаточном объеме, так и пациенты, у которых развилось нарушение процесса заживления послеоперационной раны. В случае возникновения рецидива ЭКХ показано повторное хирургическое лечение, которое в свою очередь становится более сложным, в связи с развитием рубцового процесса в зоне вмешательства, увеличивается срок госпитализации, ухудшается косметический эффект
В случае возникновения рецидива ЭКХ показано повторное хирургическое лечение, которое в свою очередь становится более сложным, в связи с развитием рубцового процесса в зоне вмешательства, увеличивается срок госпитализации, ухудшается косметический эффект.
Операция по удалению матки: особенности и виды
Гистерэктомия – это хирургическая операция по удалению матки. Как правило, она проходит без сложностей и применяется, когда методы консервативной терапии себя исчерпали и не дали положительных результатов.
В зависимости от сложности заболевания выделяют такие виды гистерэктомии:
- субтотальная – удаление тела матки;
- тотальная – удаление шейки матки и тела матки;
- радикальная – удаление матки, шейки, придатков, лимфатических узлов.
В каждом случае вопрос об удалении решается индивидуально с учетом сложности заболевания. При этом врач пытается сохранить как можно больше половых органов без вероятности осложнений в будущем.
Показаниями для удаления матки являются такие заболевания:
- злокачественные опухоли (рак шейки матки);
- эндометриоз или аденомиоз;
- выраженное опущение или выпадение матки;
- боли в области таза, вызванные заболеваниями матки;
- доброкачественные опухоли (фибромиома) в период менопаузы или перименопаузы;
- тяжелые роды.
Цены:
Лазерная хирургия
| Консультация хирурга-дерматоонколога | БЕСПЛАТНО |
|
Дерматоскопия: |
|
| — за все образования | 500 руб. |
|
Картирование кожи: |
|
| 1-3 образований | 500 руб. |
| 4-10 образований | 2 000 руб. |
| 11-25 образований | 4 000 руб. |
| 26-50 образований | 6 000 руб. |
|
Гистологическое исследование: |
|
| Гистология Диалаб | 1 500 руб. |
| Гистология Гемотест | 3 000 руб. |
| Пересмотр стекол морфологом-экспертом проф. Мордовцевой В.В. | 6 000 руб. |
|
Анестезия местная: |
|
| — инъекция | 300 руб. |
| — крем | 300 руб. |
|
Удаление лазером 1 образования на коже: |
|
| диаметром: | |
| — до 1 мм | 100 руб. |
| — до 2 мм | 400 руб. |
| — до 3 мм | 600 руб. |
| — до 4 мм | 700 руб. |
| — до 5 мм | 800 руб. |
| — до 6 мм | 900 руб. |
| — до 7 мм | 1 000 руб. |
| — до 8 мм | 1 100 руб. |
| — до 9 мм | 1 200 руб. |
| — до 10 мм | 1 300 руб. |
|
Удаление лазером 1 образования на коже век, слизистых, подошвенных и околоногтевых: |
|
| — до 1 мм | 300 руб. |
| — до 2 мм | 400 руб. |
| — до 3 мм | 700 руб. |
| — до 4 мм | 800 руб. |
| — до 5 мм | 900 руб. |
| — до 6 мм | 1 000 руб. |
| — до 7 мм | 1 100 руб. |
| — до 8 мм | 1 200 руб. |
| — до 9 мм | 1 300 руб. |
| — до 10 мм | 1 400 руб. |
| Удаление халязиона | 7 000 руб. |
|
Удаление лазером 1 образования на реснитчатом крае век: |
|
| — до 1 мм | 500 руб. |
| — до 2 мм | 1 000 руб. |
| — до 3 мм | 1 500 руб. |
| — до 4 мм | 2 000 руб. |
| — до 5 мм | 2 500 руб. |
|
Иссечение образований с наложением швов: |
|
| Иссечение образований с наложением швов на теле 5 мм | 1 500 руб. |
| Иссечение образований с наложением швов на лице М-зона (щеки, лоб, подбородок, висок, волосистая часть головы) — 5 мм | 2 500 руб. |
| Иссечение образований с наложением швов на лице Н-зона (нос, веки, губы, уши) — 5 мм | 5 000 руб. |
| Иссечение образований с наложением швов на кистях и стопах 5 мм | 2 500 руб. |
| Иссечение образований по методу Mohs+ стоимость закрытия раны: | 30 000 руб. |
| на лице М-зона (щеки, лоб, подбородок, висок, волосистая часть головы) — 5 мм | 2 500 руб. |
| на лице Н-зона (нос, веки, губы, уши) — 5 мм | 5 000 руб. |
|
Перевязки: |
|
| 1 перевязка | 300 руб. |
| 1 перевязка с анестезией | 600 руб. |
| 1 перевязка, если хир.вмешательство было в другой клинике | 700 руб. |
| 1 перевязка с анестезией, если хир.вмешательство было в другой клинике | 1 000 руб. |
|
Удаление контагиозного моллюска у детей до 10 лет: |
|
| — за одно образование | 300 руб. |
|
Лазерная коррекция вросшего ногтя (одна сторона ногтя): |
|
| Лазерная коррекция с удалением ростковой зоны | 3 500 руб. |
| Резекция вросшего ногтя без удаления ростковой зоны | 1 900 руб. |
| Удаление ногтя на большом пальце | 1 700 руб. |
| Удаление ногтя на 2-м-5-м пальце | 1 000 руб. |
|
Коррекция мочки уха: |
|
| — После сережек (за 1 сторону) | 3 000-6 000 руб. |
| — Коррекция формы мочек, в т.ч тоннелей (за 1 сторону) | 10 000 руб. |
|
Иссечение рубцов (за 1 см разреза): |
|
| Иссечение рубцов на теле, 1 см рубца | 3 000 руб. |
| Иссечение рубцов на лице и шее, 1 см рубца | 5 000 руб. |
| Коррекция рубца тела местными тканями, 1 см рубца | 5 000 руб. |
| Коррекция рубца лица и шеи местными тканями, 1 см рубца | 10 000 руб. |
| Коррекция втянутых рубцов филлером Коллост (Collost) 7% — 1,0 мл | 15 000 руб. |
| Коррекция втянутых рубцов филлером Коллост (Collost) 7% — 1,5 мл | 17 000 руб. |
| Коррекция втянутых рубцов филлером Коллост (Collost) 15% — 1,5 мл | 22 000 руб. |
| Коллост микро (Collost micro) — 150 мг | 20 000 руб. |
| Сферогель Lights 0,5 мл | 9 000 руб. |
| Сферогель Lights 1,0 мл | 14 000 руб. |
| Сферогель Medium 0,5 мл | 11 000 руб. |
| Сферогель Medium 1,0 мл | 18 000 руб. |
| Гормонотерапия рубцов (Дипроспан) | 1 300 руб. |
| Лазерная шлифовка СО2 1 см2 | 2 000 руб. |
| Удаление биополимера | 40 000 руб. |
Особенности анатомии пальца и ногтя
выполняют ряд функций
- защита чувствительных подушечек концевых фаланг;
- участие в захватывании мелких предметов;
- ногти помогают пальцам опираться и лучше осязать разные предметы;
- при помощи ногтей человек может почесать кожу и облегчить ощущение зуда;
- ногтем можно подковыривать различные предметы;
- эстетические функции: благодаря ногтям пальцы имеют привычный внешний вид, красивые ухоженные ногти – один из важных элементов внешности человека.
Части, из которых состоит ноготь
- Ногтевая пластинка. Видимая часть ногтя. Представляет собой пластинку из ороговевших клеток. В ней нет нервных окончаний и капилляров. В норме она имеет розовый цвет. При охлаждении, а также при нарушениях со стороны сердечно-сосудистой системы ногтевая пластинка может бледнеть или приобретать синюшный оттенок.
- Ногтевое ложе. Это поверхность концевой фаланги пальца, на которой лежит ногтевая пластинка. Они соединены друг с другом на всем протяжении, кроме свободного края ногтевой пластинки.
- Корень ногтя. Представляет собой часть ногтевой пластинки, которая прикрыта кожей. Это «живая» часть ногтя – здесь находятся клетки, за счет деления которых происходит рост ногтя.
- Полумесяц, или «луна». Часть корня ногтя, которая видна из-под кожи. Имеет белесоватый цвет. Лучше всего заметна на больших пальцах и практически не видна на мизинцах.
- Кутикула, или кожица. Тонкий слой кожи, который прикрывает часть корня ногтя. В норме она мягкая и имеет небольшие размеры. Но может затвердевать и нарастать на ноготь, в этом случае она портит внешний вид, на ней могут образоваться заусенцы.
- Ногтевые валики. Представляют собой подушечки из кожи, которые ограничивают ноготь сзади и по бокам. Именно в них врастает боковая часть ногтя.
Лечебная резекция
Зачастую, если орган поражен опухолью, его приходится удалять полностью. Но в ряде случаев, как правило, на ранних стадиях, удается сохранить орган, удалив лишь его пораженную часть. Такая операция называется резекцией. Например, если в печени обнаружена одна небольшая опухоль, не прорастающая в соседние органы и не успевшая дать метастазы, можно провести резекцию. За счет своей способности к регенерации печень может восстановить прежний объем примерно в течение 6 месяцев.
При некоторых онкологических заболеваниях приходится прибегать к ампутации конечностей и их частей. В частности, такие вмешательства выполняются при злокачественных опухолях костей, меланоме.
Лечение вросшего ногтя лазерным способом
Это, по сути, лазерная коррекция возникшей патологии. Она сосредотачивается преимущественно в районе ногтевого валика. При помощи лазерного аппарата удаляются все наросшие ткани. Длительность процедуры – около получаса.
Этапы проведения лазерной коррекции включают:
• локальное обезболивание;
• устранение дефектной части ногтевой пластины до ее нормальной ширины;
• иссечение и очистка воспаления на боковой стенке пальца.
В завершении на обработанное место накладывается пластырь и повязка. Кровопотерь намного меньше из-за коагуляции сосудов (запаивание лазерным лучом). На следующий день тампон удаляют и оставляют рану заживать на открытом воздухе. Это ускоряет процесс. Присыпки, кремы и мази запрещены.
Несмотря на прогрессивность и безболезненность (по сравнению с хирургией), эта метода имеет свои минусы. Первый и самый решающий – лазером выжигаются мягкие покровы кожи. Из-за этого заживление проходит намного дольше.
Показания к тонзиллэктомии
Основными показаниями к удалению миндалин являются:
- Частые обострения хронического тонзиллита (более двух раз в год)
- Гнойные осложнения (паратонзиллярный абсцесс, флегмона шеи)
- Развитие осложнений — ревматизм, заболевания сердца, почек, заболевания нервной системы, кожи
- Вырaженная гипертрофия небных миндaлин, которые могут препятствовать нормальному акту глотания, а также приводят к появлению сильного храпа и периодических эпизодов остановки дыхания во сне (синдром обструктивного апноэ)
- Неэффективность консервативного лечения хронического тонзиллита, проведенного комплексно 2-3 курсами
- Новообразования небной миндалины
Тонзиллэктомия проводится в период ремиссии воспалительного процесса, то есть вне обострения хронического тонзиллита.
При развитии такого осложнения, как паратонзиллярный абсцесс, удаление небных миндалин проводится одномоментно со вскрытием и дренированием гнойного очага. Эта операция называется абсцесстонзиоллэктомия.
Осложнения
Для подногтевой меланомы характерно агрессивное течение. Это одна из наиболее агрессивных форм данного заболевания. Радикальная операция инвазивной опухоли не гарантирует полного излечения и предотвращения рецидивов или развития метастазов. Чаще всего метастазы обнаруживаются в легких и печени, причем по степени злокачественности они превосходят первичную опухоль. По мере развития процесса присоединяются общие осложнения, характерные для злокачественных новообразований: слабость, анемия, кахексия и др.
Необходимо учитывать, что хирургическое удаление первичного очага меланомы приводит к частичной утрате функции пораженной конечности. При операции на руке образуется видимый дефект, который практически невозможно скрыть от окружающих, плюс нарушается функциональность кисти.
В ряде случаев при операции на стопе приходится производить резекцию плюсны. Это сильно снижает опорность прооперированной ноги и создает дополнительную нагрузку на другие отделы опорно-двигательного аппарата, приводя к развитию артрозов, миозитов, мышечных спазмов и других нарушений.

Типы операций в хирургии
В зависимости от вида хирургии выделяется несколько типов оперативного вмешательства.
Хирургия разделяет операции на первичные, вторичные и повторные лечебные операции. Если вы впервые обращаетесь за хирургическим лечением, то такие вмешательства называются первичными. Последующая операция может быть повторной, чаще всего она возникает, в случае появления осложнений после первого хирургического вмешательства. Повторными называют операции, которые возникают из-за неполноценно выполненной первичной операции.
В хирургии операции могут проводиться в несколько этапов. Обычно оперативное вмешательство происходит одномоментно. Но, например, при раке сигмовидной кишки, изначально происходит удаление патологического очага и постановка колостомы, а только потом этап восстановительной хирургии.
Хирургия разделяет операции на экстренные, срочные и плановые. Экстренные операции могут проводиться незамедлительно, без обследования, если это может спасти пациента и увеличить шансы на выживание. Такие операции могут проводиться вне хирургического отделения. Срочными операциями называются те вмешательства, которые могут предотвратить развитие заболевания. Хирургические операции при онкологических заболеваниях проводятся в основном в срочном порядке. Плановые операции проводятся пациентам, чьи патологии не угрожают жизни пациента.
При проведении хирургического вмешательства важными являются условия проведения операции. В нашем центре хирургии имеются специальные хирургические отделения для гнойных операций, асептических и не асептических. Хирургия разделяет их в зависимости от типа ткани, в которой происходит процесс. Так операции, проходящие в гнойных хирургических отделениях, проводятся на инфекционных очагах. Не асептические методы оперативного вмешательства происходят при воздействии на полый орган, например при операции на желудок или кишечник, где избежание соприкосновения с бактериальной средой невозможно. Асептические операции возможны при воздействие не на органы, например при удалении неосложненной грыжи.
Что такое операция, виды операций

Часто операция — единственный шанс на жизнь
Операция, оперативное вмешательство, хирургическое вмешательство – это один из двух методов лечения, (наряду с медикаментозным), которыми располагает традиционная медицина. Данный метод лечения предусматривает механическое воздействие на органы или отдельные ткани живого организма – будь то человек или животное. По цели действия оперативное вмешательство бывает:
- лечебным — то есть целью операции является исцеление органа, или целой системы организма;
- диагностическим — в процессе которого берутся на анализ ткани органа, или его содержимое. К такому виду операций относится биопсия.
Лечебные в свою очередь делятся по методу воздействия на органы:
- кровавые – предполагают рассечение тканей, наложение швов с целью остановки кровотечений, и другие манипуляции,
- бескровные – это вправление вывихов, наложение гипса при переломах.
Любая операция занимает не один день. Ей предшествует тщательная подготовка, потом наблюдение за пациентом, с целью предотвращения нежелательных последствий. Поэтому весь срок, пока пациент находится в непосредственном контакте с медперсоналом, разбивается на периоды:
- предоперационный период начинается с того момента, когда больной прибыл в хирургическое отделение больницы;
- интраоперационный период — непосредственное время проведения операции;
- послеоперационный период включает в себя послеоперационную реабилитацию.
По срокам исполнения операции классифицируются, как:
- экстренные – когда оперативное вмешательство производится сразу, как только пациента доставили в больницу, и был поставлен диагноз;
- срочные операции производятся в течение 24-48 часов. Эти часы используются для дополнительной диагностики, или есть надежда, что можно излечить орган без оперативного вмешательства;
- плановые операции назначаются после полной диагностики органов, когда становится понятно, что операция нужна, и выбирается время оптимальное по медицинским показаниям для пациента и для медицинского учреждения.
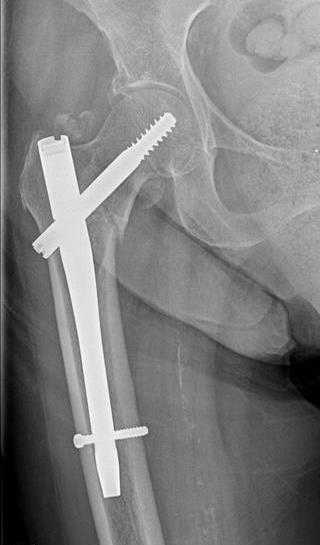
Экстренное удаление металлоконструкций
Показаниями к экстренному удалению могут стать:
- глубокое нагноение,
- непереносимость материала, из которого изготовлен имплантат,
- нестабильная фиксация,
- формирование ложного сустава,
- отсутствие признаков образования костной мозоли в течение долгого времени.

Технически удаление остеосинтеза является несложной операцией, если металлоконструкция установлена правильно, по принятой методике. При наружном расположении спиц производится простое механическое удаление. При внутрикостной фиксации с помощью штифтов, гвоздей, винтов производится полноценная операция под проводниковой анестезией или наркозом. Как правило это внутрисуставное внедрение. Рассечение кожи происходит с иссечением первичного рубца, либо без иссечения. Вскрывается суставная сумка, производится механическое удаление конструкции специальными инструментами с последующим зашиванием сумки, мягких тканей, кожного покрова.
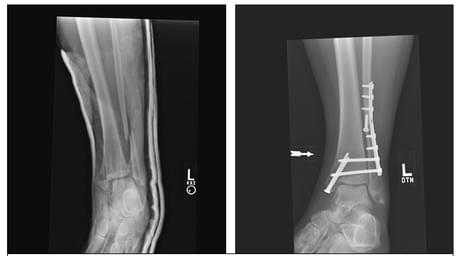
Для определения состояния имплантата непосредственно перед операцией производится контрольная рентгенография, для опрелеления возможной миграции винтов или спиц. Также применение компьютерной томографии.
Особенности реабилитационного периода
Полное заживление длиться 1-2 недели, что зависит от объема вмешательства и применяемой оперативной тактики. В этот период необходимо тщательно защищать рану от инфицирования, регулярно менять повязки, используя назначенные хирургом антисептики и ранозаживляющие средства.
Нужно минимизировать нагрузки на прооперированный палец и конечность в целом – не нагружать ногу, беречь от травм, носить удобную, свободную обувь. Удаление вросшего ногтя осуществляется в клинике GMS ежедневно, по предварительной записи. Чтобы записаться на консультацию хирурга, позвоните в регистратуру или оставьте заявку на сайте.
Причины онихокриптоза
Онихокриптоз — широко распространенное заболевание. Встречается примерно у 20 % людей, которые обращаются за медицинской помощью в хирургическое отделение поликлиники.¹ Патология может возникнуть у человека независимо от его пола и возраста, но чаще вросший ноготь появляется у женщин и молодых людей до 20 лет. Эта на первый взгляд незначительная проблема становится причиной временной потери трудоспособности в среднем на 16—20 дней.¹
К врастанию ногтя приводят различные причины, такие как:
- аномалии строения стоп — плоскостопие, непропорционально развитые мышцы, деформация большого пальца в виде «косточки на ноге»;
- увеличение нагрузки на нижние конечности — часто чрезмерное давление на стопу связано с ожирением, беременностью, ношением обуви на каблуке, особенно на «шпильке», стоячей работой;
- непрофессиональный педикюр — слишком короткое обрезание ногтевой пластины с закруглением углов;
- острые и хронические повреждения ногтевой пластинки — воспалительные процессы, повреждения кутикулы при выполнении педикюра, ушибы пальцев стоп;
- неправильный выбор обуви — тесный размер или неподходящая модель создают повышенное давление на ногтевую пластинку и меняют направление ее роста, что способствует врастанию ногтя под кожу.³
К факторам, которые повышают риск развития заболевания, относят:
- онихомикоз — грибковое поражение ногтевой пластинки, при котором она становится более эластичной и легче врастает под кожу;
- гипергидроз стоп — повышенная потливость, которая приводит к размягчению тканей ногтевого валика, в результате чего они не оказывают сопротивления росту ногтя;
- наследственная предрасположенность — избыточные жировые отложения в области подушечек пальцев стоп;
- болезни обмена веществ — патологии, при которых ухудшается питание ногтевой пластинки и окружающих ее тканей.
Если причины, которые вызвали онихокриптоз, не устранять, то появятся рецидивы заболевания.
Как проводится перфорация?
Перед манипуляцией пораженный участок обрабатывается дезинфицирующим раствором для предотвращения заноса инфекции. Далее осуществляется перфорация ногтевой пластины с помощью стерильной инъекционной иглы. Через образовавшееся отверстие удаляется кровь путем сдавливания пальца. Полость гематомы промывается дезинфицирующим раствором и при необходимости специальным лечебным отбеливателем. После этого остаточная полость осушается. Отверстие подлежит пломбировке для предотвращения попадания инородных частиц и бактерий в подногтевое ложе. Шлифовальными насадками выравнивается ногтевая поверхность.
Прогноз лечения благоприятный: после снятия повышенного давления крови сразу снижается интенсивность боли и дискомфортных ощущений, предотвращается воспаление и появление связанных с ним осложнений, запускаются восстановительные процессы в тканях пальца.
Почему возникают послеоперационные боли
Послеоперационная боль по МКБ-10 (Международной классификации болезней) относится к неуточненным видам боли и не несет никакой сигнальной информации ни для пациента, ни для врача, так как понятны причины и механизмы ее возникновения. Поэтому современные принципы ведения больных после операций предусматривают максимальное избавление их от неприятных болевых ощущений. Тем более, что боль оказывает негативное влияние не только на заживление, но и на жизненно важные процессы в организме: работу сердечно-сосудистой, дыхательной, пищеварительной, центральной нервной системы, а также на свертывание крови4.
Формирование болезненных ощущений обеспечивается многоуровневой реакцией, которая связывает непосредственную зону повреждения (раневую поверхность) и центральную нервную систему. Начинается она с механических стимулов в области разреза и выделения биологически активных веществ (простагландинов, брадикининов и других)4, а заканчивается обработкой информации в коре головного мозга и подключением эмоционального и психологического компонентов.
Болевой синдром развивается в результате возникновения зон повышенной болевой чувствительности (гипералгезий). Первичная гипералгезия связана непосредственно с повреждением и формируется вблизи раны. Область вторичной гипералгезии захватывает более обширный участок и возникает позже, в течение следующих 12-18 часов4, так как связана со стимуляцией других видов рецепторов. Именно она и отвечает за сохранение и усиление болевых ощущений на вторые-третьи сутки после операции, а в последующем, за развитие хронического болевого синдрома7.


































