Активная и пассивная гиперемия
Артериальная гиперемия, ее еще называют активной, обусловлена усиленным притоком артериальной крови. Она возникает в силу различных причин, которые способствуют доставке дополнительного объема крови в ткани. Сопровождается артериальная гиперемия повышением температуры и увеличением тканей в объеме. К артериальной гиперемии относится и физиологическое полнокровие, и следующие патологические виды:
- Воспалительная, она, как правило, местная (очаговая гиперемия) обусловлена расширением сосудов и притоком крови на ограниченном воспалением участке. Кроме того, воспалительный процесс будет сопровождаться припухлостью и местным повышением температуры;
- Гиперемия после анемии, когда по каким-то причинам был нарушен кровоток по сосуду (опухоль, скопление жидкости в полости и др.). После устранения препятствия кровь устремляется в сосуды и переполняет их;
- Полнокровие на почве артерио-венозного шунта, например, при ранении, когда образуется соустье и из вены в артерию поступает дополнительный объем крови;
- Вакатная или перераспределительная (кесонная болезнь у водолазов);
- Коллатеральная гиперемия формируется в случае усиления кровотока по обходным путям, когда по магистральным сосудам движение крови по каким-либо причинам затруднено (тромбоз, лигатура, опухоль, увеличенные лимфоузлы).
Венозная гиперемия (пассивная) наступает в силу патологических состояний (затруднение оттока крови из вен при венозном застое в результате сердечной недостаточности, сдавливание магистральных сосудов, пребывание в одном (неудобном) положении без движения). Помимо распухания тканей, которые имеют синюшный оттенок вплоть до темно-синего цвета (цианотичная гиперемия), венозная гиперемия характеризуется снижением температуры в проблемном месте.
Демодекоз причины
Как указывалось выше, главной причиной развитая этой болезни является активное размножение клеща-железницы. Существует несколько возможных причин, которые могут привести к повышению активности этих условно-патогенных микроорганизмов. Это внутренние и внешние факторы. К первой категории относятся:
- Значительное падение иммунной защиты и истощение организма, вызванное недостаточным питанием, аутоиммунными патологиями, перенесенным заболеваниями, постоянным стрессом и т.д.;
- Вирусные и микробные болезни, протекающее в хронической формы (гепатит, туберкулез и прочее);
- Гельминтозы. Жизнедеятельность гельминтов способствует ослаблению работы иммунитета;
- Злокачественные новообразования. При многих разновидностях онкологий возникает истощение организма, в результате чего ему становится сложнее справляться с инфекциями;
- Поражение ЖКТ. Существует доказанная взаимосвязь между бактерией Helicobacter pylori и демодекозом;
- Прочие кожные болезни. Это себорейный дерматит, розацеа, угри и прочее. При наличии на коже воспалительных процессов или нарушений целостности значительно возрастает риск патогенной активации условно-патогенной флоры;
- Гормональный дисбаланс, связанной с болезнью или естественным состоянием (к примеру, беременность или период грудного вскармливания).
Демодекоз кожи также может развиваться в результате воздействия неблагоприятных внешних факторов. Как правило, они сочетаются с внутренними, но в некоторых случаях (к примеру, выбор неправильной уходовой косметики) могут быть основной этиологии. Среди них:
- Температурное воздействие. Этот паразит особенно активно размножается в теплых условиях;
- Нездоровый образ жизни. Сюда относится неправильное питание, частые стрессы и наличие вредных привычек;
- Использование некачественных косметических средств для ухода. Это особенно актуально для косметики, которая не имеет сертификатов качества и не соответствует законным требованиям;
- Плохие экологические условия. Высокий уровень загрязнения окружающей среды приводит к ослаблению барьерной функции кожных покровов.
Чувство жжения и его происхождение
Чувство жжения в теле и конечностях проявляется в виде покалывания, ощущения жара. Оно присутствует постоянно на протяжении дня либо имеет волнообразный характер, но, как правило, не беспокоит ночью.
Появлению данного симптома способствует поражение периферических нервов. Такое наблюдается, например, при сахарном диабете. В этом случае ощущение жжение концентрируется, прежде всего, в конечностях, присоединяются покалывание и онемение.
Ишиас – воспаление седалищного нерва, сопровождается ощущением жжения в ногах вплоть до стопы.
При рассеянном склерозе жжение объединяется с покалыванием. Распространяется такой альянс на конечности. Насторожить должно их одновременное возникновение с проблемами речи и координации.
Радикулопатия – поражение нервных корешков спинномозговых нервов. В этом случае патологическое чувство жара возникает также в руках и ногах.
Опасным является появление жжения в одной половине тела. Наряду с другими признаками, такими, как непонятная речь, головная боль, нарушение зрения, бред, галлюцинации, оно может стать признаком инсульта.
Жар в ногах нередко свидетельствует о сосудистой патологии.
К другим состояниям, способным вызвать подобное ощущение, относят:
- укусы пауков и змей;
- отравление химическими соединениями;
- авитаминоз;
- дефицит кальция;
- ожоги.
Особый дискомфорт вызывают зуд и жжение в интимной зоне у женщины (во влагалище, вульве и промежности).
Жжение во влагалище, наряду с сухостью, являются проявлениями климактерических изменений или атрофического его воспаления. Если причиной жжения стали разного рода выделения, то это говорит о кандидозе, воспалительных процессах или заболеваниях, передающихся половым путем. Умеренный зуд во влагалищной области может стать свидетельством аллергических реакций на латекс или медикаментозные средства.
Обсуждаемые симптомы в области вульвы (наружные половые органы) также проявляются на фоне половых инфекций. Другими причинами могут быть:
- вши;
- экзема и микозы;
- опухолевидные образования;
- глистные инвазии;
- болезни почек и печени.
Промежность включает в себя область вокруг половых органов и анального отверстия. Возникновение неприятных ощущений в ней говорит о наличии таких состояний:
- глистные инвазии;
- аллергия на порошок или белье;
- геморрой;
- опухоли прямой кишки;
- системные заболевания;
- половые инфекции;
- герпес, кандиды;
- неправильный гигиенический подход.
Другие заболевания из группы Инфекционные и паразитарные болезни:
| Абдоминальный актиномикоз |
| Аденовирусная инфекция |
| Аденовирусный энтерит |
| Акантохейлонематоз (дипеталонематоз) |
| Актиномикоз |
| Амебиаз |
| Амебный абсцесс легкого |
| Амебный абсцесс печени |
| Анизакидоз |
| Анкилостомидоз |
| Анкилостомоз |
| Аргентинская геморрагическая лихорадка |
| Аскаридоз |
| Аспергиллез |
| Африканский трипаносомоз (сонная болезнь) |
| Бабезиоз |
| Балантидиаз |
| Бартонеллез |
| Беджель |
| Бешенство |
| Бластомикоз Гилкриста |
| Бластомикоз южно-американский |
| Болезнь (лихорадка) Росс-Ривер |
| Болезнь Брилла-Цинссера |
| Болезнь кошачьих царапин |
| Болезнь Кройцфельдта-Якоба |
| Болезнь Лайма |
| Болезнь Шагаса (американский трипаносомоз) |
| Боливианская геморрагическая лихорадка |
| Ботулизм |
| Бразильская пурпурная лихорадка |
| Бругиоз |
| Бруцеллёз |
| Брюшной тиф |
| Ветряная оспа (ветрянка) |
| Вирусные бородавки |
| Вирусный гепатит A |
| Вирусный гепатит В |
| Вирусный гепатит Е |
| Вирусный гепатит С |
| Вирусный конъюнктивит |
| Висцеральный лейшманиоз |
| Внезапная экзантема |
| Возвратный тиф |
| Вухерериоз (слоновая болезнь) |
| Газовая гангрена |
| Геморрагическая лихорадка с почечным синдромом |
| Геморрагическая лихорадка Эбола |
| Геморрагические лихорадки |
| Гемофильная инфекция |
| Герпетическая ангина (герпетический тонзиллит) |
| Герпетическая экзема |
| Герпетический менингит |
| Герпетический фарингит |
| Гименолепидоз |
| Гирудиноз |
| Гистоплазмоз легких |
| Гнатостомоз |
| Головной педикулёз |
| Грипп |
| Дикроцелиоз |
| Дипилидиоз |
| Дифиллоботриоз |
| Дифтерия |
| Дракункулёз |
| Жёлтая лихорадка |
| Зигомикоз (фикомикоз) |
| Иерсиниоз и псевдотуберкулез |
| Изоспороз |
| Инфекционный мононуклеоз |
| Кампилобактериоз |
| Капилляриоз кишечника |
| Капилляриоз легочный |
| Капилляриоз печеночный |
| Кишечный интеркалатный шистосомоз |
| Кишечный шистосомоз Мэнсона |
| Клонорхоз |
| Кожно-слизистый лейшманиоз (эспундия) |
| Кожный лейшманиоз |
| Кожный миаз |
| Коклюш |
| Кокцидиоидомикоз |
| Колорадская клещевая лихорадка |
| Контагиозный моллюск |
| Корь |
| Краснуха |
| Криптококкоз |
| Криптоспоридиоз |
| Крымская геморрагическая лихорадка |
| Ку-лихорадка |
| Кьясанурская лесная болезнь |
| Легионеллёз (Болезнь легионеров) |
| Лейшманиоз |
| Лепра |
| Лептоспироз |
| Листериоз |
| Лихорадка Денге |
| Лихорадка Западного Нила |
| Лихорадка Ласса |
| Лихорадка Марбург |
| Лихорадка от укуса крыс (Содоку) |
| Лихорадка Рифт-Валли |
| Лихорадка Чикунгунья |
| Лоаоз |
| Лобковый педикулез |
| Лобомикоз |
| Лямблиоз |
| Малярия |
| Мансонеллез |
| Медленные вирусные инфекции |
| Мелиоидоз |
| Менингококковая инфекция |
| Миаз |
| Мицетома |
| Москитная лихорадка (лихорадка паппатачи) |
| Мочеполовой шистосомоз |
| Натуральная оспа |
| Некатороз |
| Нокардиоз |
| Окопная лихорадка |
| Омская геморрагическая лихорадка |
| Онхоцеркоз |
| Описторхоз |
| Опоясывающий лишай (опоясывающий герпес) |
| Оппортунистические микозы |
| ОРВИ |
| Осповидный риккетсиоз |
| Острый герпетический (афтозный) стоматит |
| Острый герпетический гингивостоматит |
| Острый полиомиелит |
| Парагонимоз человека |
| Паракокцидиоидомикоз |
| Паратиф С |
| Паратифы А и В |
| Парвовирусная инфекция |
| Паротитный менингит |
| Паротитный орхит |
| Паротитный панкреатит |
| Паротитный энцефалит (энцефалит при эпидемическом паротите) |
| Пастереллез |
| Педикулёз (вшивость) |
| Педикулёз тела |
| Пенициллоз |
| Пинта |
| Пищевые токсикоинфекции |
| Пневмоцистоз (пневмоцистная пневмония) |
| Простуда |
| Пятнистая лихорадка Скалистых гор |
| Ретровирусная инфекция |
| Рожа |
| Ротавирусный энтерит |
| Сальмонеллез |
| Сап |
| Сибирская язва |
| Синдром токсического шока |
| Синдром Уотерхауза-Фридериксена |
| Скарлатина |
| Спарганоз |
| СПИД (синдром приобретённого иммунного дефицита) |
| Спириллез |
| Споротрихоз |
| Стафилококковое пищевое отравление |
| Столбняк |
| Стрептобациллез |
| Стронгилоидоз |
| Тениоз |
| Токсоплазмоз |
| Трихинеллез |
| Трихостронгилоидоз |
| Трихоцефалёз (трихуроз) |
| Тропическая легочная эозинофилия |
| Туберкулез периферических лимфатических узлов |
| Туляремия |
| Тунгиоз |
| Фасциолез |
| Фасциолопсидоз |
| Филяриатоз (филяриоз) |
| Филяриатоз лимфатический |
| Фрамбезия |
| Холера |
| Хромомикоз |
| Хронический вирусный гепатит |
| Цистицеркоз |
| Цистицеркоз глаз |
| Цистицеркоз головного мозга |
| Цитомегаловирусная инфекция |
| Цитомегаловирусная пневмония |
| Цитомегаловирусный гепатит |
| Цитомегаловирусный мононуклеоз |
| Чесотка |
| Чума |
| Шейно-лицевой актиномикоз |
| Шигеллез |
| Шистосоматидный дерматит |
| Шистосомоз (бильгарциоз) |
| Шистосомоз японский |
| Энтеробиоз |
| Энтеровирусная инфекция |
| Эпидемическая миалгия |
| Эпидемический паротит (свинка) |
| Эпидемический сыпной тиф |
| Эризипелоид |
| Эхинококкоз |
| Эхинококкоз легких |
| Эхинококкоз печени |
| Эшерихиоз |
| Язвенно-некротический стоматит Венсана |
Симптомы розацеа
К первичным признакам розацеа относят:
·- ограниченное интенсивное покраснение кожного покрова (эритема), вызванное расширением сосудов;
·- образование папул, пустул;
·- расширение поверхностных сосудов (телеангиэктазия): сине-красные пятна, сосудистые звездочки, купероз.
Вторичные признаки розацеа:
·чувство жжения, чаще в области скул;
·сухость кожного покрова;
·отеки;
·офтальмологические нарушения: конъюнктивиты и другие воспалительные болезни глаз, характерными признаками которых являются покраснение и зуд;
·утолщение ткани и бугристость поверхности кожи (фиматозные изменения);
·заболевание кожи носа, увеличение ее элементов (ринофима);
·увеличение других частей лица (области подбородка, лба, щек, ушей).
На начальных стадиях розацеа проявляются покраснения и иные дефекты как следствие внешних провоцирующих факторов. Далее симптомы принимают стойкий характер. Розацеа требует обязательного лечения, в противном случае возможны серьезные осложнения.
Лечение
Терапия направлена на купирование симптомов, достижение длительной клинической ремиссии, улучшение психологического состояния и качества жизни пациента.
Лечение периорального дерматита включает два этапа:
- I этап. Отказ от всех гормоносодержащих препаратов на основе стероидов. При этом, практически, всегда проявляется синдром отмены, который выражается в усилении клинических признаков заболевания. Высыпания приобретают интенсивный красный цвет, пораженная область лица отекает, кожа сильно шелушится, зудит. Это временные проявления, которые необходимо перетерпеть. Многие пациенты пугаются, расстраиваются, возвращаются к применению гормональных мазей. Делать это категорически запрещено. Для ослабления зуда и беспокойства врач может назначить антигистаминные и седативные лекарственные средства. Допускается использование народных средств – отваров лекарственных растений для умывания и примочек.
- II этап. Начинается после ослабления синдрома отмены. Больному назначают средства наружного действия и препараты системной терапии. К первым относятся крема и мази с метронидазолом, азелаиновой кислотой, а также кератолитики местного действия (для разрушения ороговевшего слоя и размягчения кожи). В системной патогенетической терапии используют препараты нитроимидазольной группы. При тяжелых формах схему лечения дополняет антибиотикотерапия макролидами первого поколения или тетрациклинами.
Периоральный дерматит, как правило, не вызывает осложнений. Исключение составляют единичные случаи рубцевания вскрывшихся папул.
Демодекоз у мужчин
Демодекозная инфекция встречается как у женщин, так и у мужчин, вне зависимости от возраста или расовой принадлежности. Она не имеет отличительных особенностей в течении, прогнозе, симптоматике и причинах развития. Терапия назначается в индивидуальном порядке, но, как правило, является одинаковой для всех гендеров. Отличия могут касаться только дозировки лекарственных средств.
Демодекоз у женщин
Согласно статистическим данным, женщины болеют демодекозом в 4 раза чаще, чем мужчины. Научного объяснения этим сведениям нет, но многие склоняются к гормональной теории. Она основана на том, что вследствие регулярного всплеска гормонов (менструальный цикл, беременность), представительницы женского пола больше склонны к стрессам и иммунодефицитным состояниям. Клиническая картина заболевания является стандартной и включает в себя:
- Кожная сыпь разной степени выраженности;
- Зуд, болезненность и дискомфорт в поврежденном месте;
- Повышенная выработка кожного сала;
- Боль в глазах, ощущение инородного тела.
Схема лечения демодекоза для женщин является стандартной. Она состоит из диеты, длительного приема медикаментов и использования специальных уходовых средств (масла, лосьоны, крема и прочее) для профилактики рецидива и закрепления терапевтического результата.
Что общего у кожи с печенью?
Одна из многочисленных задач печени — вывести из организма продукты обмена. Если по каким-либо причинам клетки печени перестают выполнять эту работу — выделение усиливается через кожу. Проявляется это высыпаниями, изменениями цвета кожи, и т.п.
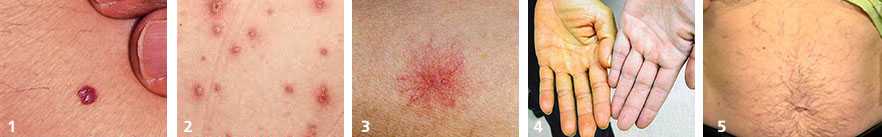
Проверьте печень, если вы видите:
- ранние возрастные изменения — жировой гепатоз, гепатиты различного происхождения
- кровяная роса (синдром Тужилина) – признак целого ряда заболеваний печени, желчного пузыря и поджелудочной железы (фото №1)
- везикулы и папулы — часто появляются при аутоиммунном процессе в печени и вирусном гепатите (фото №2)
- акне – жировое перерождение печени и воспаление клеток— неалкогольный стеатогепатит
- сосудистая звездочка (т.н. спайдеры) — частые признаки гепатита, цирроза, жирового гепатоза, акогольной болезни печени (фото №3)
- желтуха — признак выхода желчных пигментов в кровь из-за механического препятствия оттоку желчи или повреждения печеночных клеток (фото №4)
- печеночные ладони — появляется из-за накопления эстрогена при циррозе
- экскориации — расчесы из-за зуда кожи при гепатите и циррозе
- крапивница — хоть и не связана напрямую с печенью, но может косвенно указывать на повышенную аллергизацию, спровоцированную заболеванием в этом органе
- синяки без видимой травмы — признак нарушения свертываемости крови, заболеваний поджелудочной железы
- белые пятна на ногтях, трещины в углах рта — признак авитаминоза, анемии, заболеваний кишечника
- растяжки (стрии) — часто появляются при накоплении жидкости и увеличении объема брюшной полости при циррозе
- увеличение живота и «голова медузы» — асцит и расширение подкожных вен брюшной полости – признаки цирроза печени и портальной гипертензии, также встречается при онкологических заболеваниях внутренних органов (фото №5).
Почему возникают аутоиммунные заболевания?
Развитие аутоиммунных заболеваний связано с неадекватной иммунной реакцией организма на собственные ткани. Достоверная причина их появления у детей до конца не выяснена. Ученые предполагают, что пусковые факторы можно разделить на два вида:
- Внешние (экзогенные).
На развитие аутоиммунного процесса в первую очередь влияют инфекционные агенты, в меньшей степени — ультрафиолетовое облучение и радиация. При повреждении тканей организма происходит мутация собственных молекул, из-за чего иммунная система воспринимает их как нечто чужеродное. Результатом иммунной реакции является хроническое воспаление, приводящее к поражению собственных тканей. К другой экзогенной причине относят перекрестный иммунитет, который возникает при схожести болезнетворного микроорганизма со своими клетками, из-за чего иммунная система поражает и патоген, и собственные клеточные структуры. - Внутренние (экзогенные).
В данном случае к развитию аутоиммунных заболеваний приводит передающаяся по наследству генная мутация. Она влияет на антигенную структуру в определенных органах, в результате чего лимфоциты их не могут распознать как собственные (органоспецифическое расстройство). Другой вид мутации нарушает иммунное равновесие, из-за чего иммунитет теряет контроль над собственными агрессивными лимфоцитами, и развивается органонеспецифическая аутоиммунная патология.
Что такое купероз и как от него избавиться?
Купероз может быть как самостоятельным проявлением изменений в коже, так и признаком серьезных болезней. Купероз протекает в несколько стадий:
- Быстрое покраснение без явных причин. Через время краснота пропадает без последствий – сосуды еще эластичны, чтобы восстановить свое первоначальное состояние.
- На коже появляется характерный узор из сосудов. Это признак того, что сосуды не могут вернуться к нормальному состоянию.
- Хронические нарушения циркуляции крови и недостаток питания клеток кожи.
Как лечить розацеа и купероз знает врач-косметолог. Избавиться от кожных патологий можно комплексно, установив причину заболевания. Если купероз вызван болезнью внутренних органов, в первую очередь лечить нужно их. Применение только наружных средств устранит проявления купероза, но не застрахует от появления новых сосудистых звёздочек. Сочетание методов терапии, которые дополняют друг друга, позволит добиться стойкого результата.
Виды воспалений
Гиперемия встречается при остром и хроническом воспалении конъюнктивы. Для острого вида характерна краснота глазного яблока и внешнего слоя хряща. При хронической форме краснеет только хрящ в области переходной складки.
Помимо воспаления, гиперемия конъюнктивы классифицируется исходя из степени поражения тканей. При цилиарной форме инфекция распространяется только на оболочку радужки. Сосуды приобретают синюшный оттенок, они практически незаметны. Это информирует врача о распространении поражения на глубокие артерии.
Смешанная форма затрагивает и конъюнктиву, и цилиарное тело. Инфекция распространяется по кровотоку.
Диагностика
Демодекоз на лице и кожных покровах диагностируется врачом-дерматологом. Если заболевание является вторичным и развилось на фоне основной болезни, то с диагностической и лечебной целью могут привлекаться врачи других специальностей (гастроэнтеролог, гинеколог, трихолог, эндокринолог и т.д.). Для диагностики, в первую очередь, применяется визуальный осмотр. Врач оценивает состояние кожи, глаз и пораженных участков тела. Помимо этого, практикуется биомикроскопия глаза и лабораторные методы обследования. Самыми информативными из них считаются:
- Биомикроскопия глаза щелевой лампой — неинвазивное обследование, направленное на поиск активного воспаления. Это абсолютно безболезненная манипуляция, не требующая специальной подготовки;
- Ресничная проба — предусматривает взятие свежеудаленных ресниц (по 4 с каждого века) для дальнейшего изучения под микроскопом. С помощью этого метода удается определить численность паразитов (наличие более 1 клеща на 2-4 ресницах является болезнетворным). Это также безболезненная процедура, но перед её проведением необходимо отказаться от декоративных и уходовых косметических средств на несколько дней;
- Биопсия. Это наиболее информативный диагностический способ, но самый травматичный. Диагностика проводится под местным обезболиванием с применением трубчатого ножа или скальпеля. Взятый биоматериал закрепляется в формалиновом растворе на сутки и обрабатывается красящими веществами. Это дает возможность визуализировать в полном объеме железу и соседние ткани с патогенным клещом.
Гиперемия кожи лица – лечение и профилактика
Первым делом обратитесь за советом к опытному специалисту — дерматологу. Он правильно выявит причину и определит, как адекватно ее лечить. Помимо всего прочего туда входят следующие мероприятия:
- исключение из пользования моющих продуктов, которые сушат кожу, например, мыло, гели и другое;
- обязательное применение защитных средств ухода – мази и кремы;
- чтобы не травмировать и не раздражать поражённую гиперемией дерму, применяйте тёпленькую водичку и мягкие вспомогательные средства, например, губки или ткани;
- использование специальных лекарственных препаратов, которые нормализуют движение крови по сосудам.
Старайтесь не переохлаждать кожу, исключите воздействие сильного ветра, ультрафиолета, перегревы и переохлаждения. Всё это усугубит ваше положение. Вам противопоказаны паровые ванночки, различные разогревающие маски, массажные процедуры.
Из пищевого рациона нужно убрать острую пищу, пряности, кофеин, таурин. Алкогольные и красные напитки, сильно горячий чай и сильно горячий кофе лучше совсем не употреблять.
Лечебные и ухаживающие крема легко наносите на кожу, не втирайте и не натирайте её лишний раз. Не используйте для умывания холодную воду. При вытирании мягко промокайте лицо, сильное вытирание и растирание ухудшит ситуацию.
Протирайте проблемную кожу каждый день специализированным ухаживающим лосьоном. Процедуру нужно проделывать дважды в день. Выберите из предложенных вариантов приемлемый для вас:
- Смесь уксуса, борной кислоты 2 — % и обыкновенного одеколона. Все компоненты взять в одинаковых количествах.
- Перемешать гофманские капельки и борную кислоту 2 — %. Компоненты взять в одинаковых частях.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Как лечить купероз?
Чем лечить купероз и розацеа зависит от тяжести заболевания. Врач-косметолог проведет диагностику и подберет оптимальные методы устранения сосудистых патологий.
Эритроз, купероз и розацеа – заболевания, требующие комплексного подхода. Чтобы успешно устранить дефекты, нужно скорректировать рацион питания, физическую активность, гормональный фон, правильно подобрать домашний уход.
Лечение купероза и розацеа включает:
- Диета. Из рациона исключают продукты, которые провоцируют ломкость сосудов (алкогольные напитки, кофе, сладкое, острые и горячие блюда).
- Ежедневный уход. При куперозе используют щадящие средства ухода, не содержащие спирт и агрессивные компоненты.
- Очищение. Для купероза характерно обезвоживание кожи. Если использовать для умывания мыльные средства, они будут провоцировать разрушение защитной липидной пленки на поверхности кожи – чувствительная кожа будет терять воду. Чтобы исключить обезвоживание, при куперозе применяют деликатные очищающие средства. Для умывания нельзя применять горячую или холодную воду.
- Увлажнение и питание. Косметолог подберет средства, содержащие витамины и аминокислоты, которые укрепляют стенки сосудов. Чтобы уберечь кожу от ультрафиолета, следует применять дневные крема с SPF защитой.
Лечение купероза и розацеа базируется на применении косметологических процедур. Их подбирает врач-косметолог относительно особенностей организма и запущенности заболевания.
Как лечить купероз и розацеа – новые методы:
- Мезотерапия. Микроинъекции укрепляют стенки капилляров и нормализуют движение крови. Процедура показана в качестве профилактики и лечения сосудистых патологий.
- Лазеротерапия. Лазерные лучи прижигают стенки сосудов, позволяют быстро избавиться от сосудистых сеток.
- Фототерапия. Вспышки света помогут устранить обширные сосудистые сеточки, пигментные пятна, акне и морщины.

































