Лечение гнойника на половых губах и в паху
При фурункуле половых губ на стадии инфильтрации местно назначаются:
- нестероидные противовоспалительные препараты – ацетилсалициловая кислота, Фенопрофен, Дифлунизал и другие;
- антибиотики – обычно представители цефалоспоринового ряда, эффективные при инфекциях мягких тканей (Цефалексин, Цефуроксим, Цефадроксил);
- полу-спиртовые повязки (с медицинским спиртом, который наполовину разведен физиологическим раствором).
На стадии нагноения необходимо оперативное вмешательство, во время которого проводятся:
- вскрытие кожи над гнойником;
- удаление некротического стержня;
- промывание образовавшейся полости антисептиками (Фурацилином).
В послеоперационном периоде продолжают консервативное лечение. Оно заключается в:
- перевязках;
- приеме антибиотиков (препаратов цефалоспоринового ряда).
На период лечения рекомендуется избегание:
- бега;
- половых отношений, если они сопряжены с раздражением пораженной области.
Также не рекомендуется мочить пораженную локацию – поэтому следует принимать не ванну, а душ.
Причины
Пяточная шпора, равно как и вызывающий ее развитие плантарный фасциит – это мультифакторное заболевание. Его возникновение обусловлено комплексным воздействием нескольких причин:
- пожилой возраст (риск появления заболевания повышается после 45-50 лет из-за изменения обмена веществ и снижения кровоснабжения нижних конечностей);
- ожирение (избыточная масса тела является причиной чрезмерной нагрузки на фасцию);
- плоскостопие, неправильная похода (нагрузка на стопу распределяется неравномерно, что приводит к повышенной травматизации отдельных ее участков);
- ношение неправильной с точки зрения ортопедии обуви (чрезмерно тесной, на высоких каблуках и т.п.);
- искривление позвоночника (сколиоз) и некоторые другие заболевания опорно-двигательного аппарата;
- беременность (смещение центра тяжести, изменения в гормональном фоне и обмене веществ);
- особенности профессии, из-за которых человек длительное время находится на ногах (продавцы, официанты, промоутеры, многие рабочие специальности) или вынужден часто носить тяжести;
- профессиональные занятия спортом;
- наследственная предрасположенность;
- нарушения обмена веществ, связанные с повышенным отложением солей в тканях (в частности, подагра);
- сосудистые заболевания, в частности, атеросклероз сосудов нижних конечностей, облитерирующий эндартериит (повышают риск развития шпоры из-за нарушения кровоснабжения тканей и ухудшения процессов регенерации);
- травмы позвоночника, нижних конечностей;
- сахарный диабет;
- заболевания костей и суставов ног (артрозы, ревматоидный и псориатический артрит и т.п.), а также использование гормональных средств для их лечения.
Причины и симптомы заболевания
Воспалительный процесс в волосяных луковицах возникает из-за гноеродных бактерий. Чаще всего это золотистый стафилококк. В нормальных условиях данный вид микроорганизмов может находиться на поверхности кожи человека и не причинять никакого вреда.
Однако под воздействием определенных факторов, например, при несоблюдении правил личной гигиены или появлении микротрещин, стафилококк может вызывать фурункулез в паху и на других участках кожи, где имеются волосяные мешочки.
К основным факторам, предрасполагающим к развитию фурункулеза, стоит отнести:
- ослабленный иммунитет;
- авитаминоз;
- наличие инфекционных или хронических заболеваний, например, таких как сахарный диабет, гастродуоденит, холецистит, болезни крови;
- нарушенный обмен веществ;
- пренебрежение правилами личной гигиены;
- частые переохлаждения или перегревы;
- ношение слишком тесного или синтетического нижнего белья;
- стрессы и хроническое переутомление.
Необходимо сказать и о симптомах фурункулеза, при возникновении которых необходимо оформить вызов хирурга на дом или посетить клинику. Так, на первом этапе развития заболевания вокруг воспаленных волосяных луковиц начинают образовываться припухлости, возникает зуд и ощущение дискомфорта.
Далее болезненные ощущения усиливаются, а фурункулы начинают уплотняться, формируя на поверхности кожи возвышенности с постепенно созревающими стрежнями. Также пациент может ощущать общую слабость, повышение температуры тела, головные боли, увеличение лимфоузлов в паховой зоне. После созревания фурункулы вскрываются, из них вытекает гной и отторгается некротический стержень.
Полезная информация по теме:
- Диагностика хирургических заболеваний
- Лечение хирургических заболеваний
- Как проходит консультация хирурга
- Осмотр хирурга
- Хирургия — наука о внутренних болезнях
- Как проводится прием хирурга
- Детский хирург
- Удаление новообразований на коже
- Платный хирург
Лечение баланопостита мазью Левомеколь
Баланопостит — это воспаленное заболевание крайней плоти и головки полового члена мужчин. Он может быть вызван как бактериями, так и грибками, а так же может служить проявлением контактного дерматита.
Если баланопостит вызван бактериальной микрофлорой, то лечение его мазью Левомеколь будет быстрым, успешным и эффективным.
Схема лечения баланопостита Левомеколем:
- Половой член промывают слабым раствором фурацилина или перманганата калия, более известного как марганцовка.
- Осушают мягкой салфеткой или полотенцем, еще 10-15 минут стоит подождать для полного высыхания кожи.
- Мазь Левомеколь наносят обильным слоем на поверхность полового члена.
- Повязку меняют один – два раза в день.
- После исчезновения основных симптомов болезни Левомеколь стоит накладывать на половой член еще в течение недели по 1 разу в день.
Что такое фурункул?
 Фурункул развивается, когда воспаляется волосяной фолликул. Фото: Mahdouch at French Wikipedia (Creative Commons Attribution 1.0 Generic license)
Фурункул развивается, когда воспаляется волосяной фолликул. Фото: Mahdouch at French Wikipedia (Creative Commons Attribution 1.0 Generic license)
Согласно данным исследований, кожные заболевания – одна из ведущих причин обращений за первичной медико-санитарной помощью.
Ярким примером заболевания этой группы является возникновение фурункулов, которые представляют собой гнойно-некротические воспаления волосяных фолликулов и прилегающих тканей, в том числе – сальных желез. Чаще всего они встречаются в подростковом и раннем взрослом возрасте1.
Локализация фурункулов
В большинстве случаев фурункулы возникают в зонах, подвергающихся загрязнению и/или механическому воздействию – на кистях рук, предплечьях, задней поверхности шеи, ягодицах, пояснице, бедрах. В редких случаях гнойники возникают в неожиданных местах – в слуховом канале, на наружной и внутренней поверхности носа, половых губах и т.д. Однако чирей никогда не формируется на участках кожи, лишенных волос – ладонях и ладонных поверхностях пальцев, подошвах.
Левомеколь при прыщах
Подростковая угревая сыпь или угревая болезнь, а так же прыщики, вызванные иными причинами, поддаются эффективному лечению по средствам мази Левомеколь.
Способы применения мази в этом случае достаточно разнообразны и зависят от степени выраженности сыпи.
В случае обильного высыпания по всему лицу, мазь стоит наносить на всю поверхность лица перед сном на несколько часов, в течении двух недель.
Если же случаи появления прыщей единичны, то средство наносят малым слоем, оставляя на два-три часа, по истечению которых смывают. Спустя несколько дней применения, краснота вокруг прыщика исчезает, а место воспаления значительно уменьшается в размере. Левомеколем показано обрабатывать прыщи не только на лице, но и на других участках тела – шея, руки, грудь, живот, спина, плечи и т.д.
В случаи тяжелой угревой сыпи мазь Левомеколь показано наносить на более длительное время, от 8 до 12 часов. Спустя две недели угри либо исчезнут, либо будут готовы к «механическому» удалению. Рецидивы угрей на фоне лечения Левомеколем маловероятны. В случае точечного повторного появления угрей мазь стоит наносить лишь на места их появления.
Фурункулы
При фурункулёзе воспаляется железа и волосяной фолликул. У основания половых губ и появляются белые, гнойные образования. Когда в организм попадают бактерии, тогда и начинает появляться воспалительный процесс. Чаще всего именно стафилококки являются этими патогенными микроорганизмами.Причины возникновения фурункулов:
- сильное и частое переохлаждение;
- невыполнение гигиенических норм;
- воспалительный процесс в бартолиновой железе;
- сниженный иммунитет;
- чрезмерные потоотделения;
- порезы бритвенными станками;
- авитаминозы;
- нарушение обмена веществ.
Данное заболевание имеет 3 стадии.
- 1 стадия — появляются припухлости и зуд. Фурункул уплотняется, отекает и начинает пульсировать. В диаметре может достигать трех миллиметров;
- 2 стадия — характеризуется появлением гнойного стержня, а на поверхности появляются пузырьки. На данном этапе может повыситься температура тела, появиться головная боль и увеличение лимфоузлов;
- 3 стадия — фурункул начинает вскрываться и его содержимое выходит.
Лечить данный недуг можно при помощи разных средств, которые способствуют вытягиванию гноя. К таким относятся: мазь Вишневского, Левомеколь, и Ихтиоловую мазь. В тяжёлых случаях придётся применять мази, на основе антибиотиков: Тетрациклиновую, Эритромициновую или Диклоксациллиновую мазь.
Если фурункул не излечивается медикаментозными методами, тогда приходится оперировать. Хирург проводит операцию под местной анестезией. Вскрывается прыщ и выводится гной. После, ставится специальная трубка, через которую будет выходить гной. Иногда используются физиотерапевтические процедуры.
При фурункулёзе запрещается:
- вести половую жизнь;
- прикасаться к инфицированному месту грязными руками;
- давить или вскрывать нагноение;
- расчесывать прыщ;
- лечить фурункулёз самостоятельно;
- отменять лечение врача на своё усмотрение раньше времени.
Профилактика
Чтобы избежать этого заболевания, следует придерживаться следующих правил:
cледить за чистотой половых органов;
употреблять в пищу больше витаминов;
рационально питаться;
не переохлаждаться;
проводить эпиляцию и депиляцию в гигиенически чистых условиях и осторожно;
покупать бельё из натуральных материалов
Фурункул – обследование и диагностика
Диагностика фурункула возможна в большинстве случаев уже в кабинете врача. Основание для постановки диагноза — история болезни, в ходе которой специалист получает информацию о:
- текущих симптомах;
- подобных симптомах в прошлом;
- наличии хронических заболеваний — сахарный диабет, почечная недостаточность;
- лекарствах, принимаемых в настоящее время.
Следующий шаг в диагностике фурункулеза — физикальное обследование всего тела, а не только той области, где находится изменение. Такого обследования обычно достаточно, чтобы поставить диагноз и ввести эффективную терапию.
Среди дополнительных исследований, подтверждающих диагноз в сомнительных случаях:
- Бактериологическое обследование. Заключается во взятии гнойных выделений из фурункула, затем подвергающихся культивированию для подтверждения инфекции золотистого стафилококка. Культура крайне важна в тяжелых случаях, поскольку позволяет выполнить антибиотикограмму, т.е. определить чувствительность штамма бактерий к имеющимся антибиотикам, а затем подобрать наиболее эффективный препарат.
- Полный анализ крови. Может присутствовать лейкоцитоз (повышенный процент лейкоцитов), ускоренная СОЭР и повышенная СРБ.
Причины появления фурункулов на половых губах
Фурункул больших половых губ возникает в том случае, когда инфекция проникает в волосяной мешочек.
Обратите внимание
Как и в случае развития данной патологии в других локациях, в максимальном большинстве случаев причиной возникновения такого фурункула выступает гноеродная стафилококковая инфекция.
Обычно развитию описываемого заболевания предшествуют:
- нарушение интимной гигиены – в частности, после мочеиспускания и полового акта;
- порезы в области больших половых губ (в том числе при интимной стрижке, сделанной не профессионалами);
- натирание при ношении неудобных трусов;
- нарушение целостности кожи, покрывающей большие половые губы, в результате интенсивной мастурбации или занятий сексом со слишком энергичным партнером, который и может привести неаккуратными действиям и к таким повреждениям (в частности, посредством так называемых сексуальных игрушек);
- нанесение татуировки с нарушением правил нанесения.
Обратите внимание
Нередко фурункул больших половых губ возникает у приверженцев нудизма, которые загорают на песке или гальке без купальника – в частности, без его нижнего элемента (трусов): это способствует инфицированию кожи больших половых губ и возникновению фурункула в этой области.
Данная патология чаще возникает в таких случаях, как:
- ослабление иммунной системы;
- ослабление организма в результате затянувшихся патологий, после перенесенных хирургических вмешательств и так далее;
- игнорирование правил интимной гигиены;
- ожирение – складки бедер женщины образуют практически замкнутое пространство, в котором при стабильной температуре и влажности создаются благоприятные условия для размножения инфекции;
- сахарный диабет – нарушение обмена углеводов на фоне нехватки гормона инсулина.
В сравнении с таким же поражением других локаций риск возникновения фурункула больших половых губ выше из-за близости анального отверстия прямой кишки, которая является одной из наиболее инфицированных локаций человеческого организма.
Мазь Левомеколь – инструкция по применению
Как уже упоминалось, мазь Левомеколь используется исключительно наружно. Тонкий слой препарата наносят на пораженную или поврежденную поверхность, после чего обработанный участок кожи плотно закрываю свернутыми в несколько слоев (4-5) стерильной марлей или бинтом.
Обработку раневой поверхности повторяют несколько раз в сутки в течении 5 – 10 дней до полного очищения места повреждения от гноя.
Если рана глубокая и большая, обильно наполнена гноем или расположена в полости тела, то мазь используют в виде тампона (сделанного так же из стерильного бинта или марли), который вводится в раневую поверхность. До начала процедуры Левомеколь прогревают до 35 градусов, после чего тампон обильно пропитывают мазью и медленно, последовательно погружают в рану, до полного ее рыхлого заполнения.
Если рана имеет форму не позволяющую установить тампон, мазь вводят через дренажную трубку по средствам медицинского катетера. По трубке мазь медленно заполняет рану, после чего на нее накладываться фиксирующая повязка. Частота смены повязки, тампона, лоскута зависит от скорости его наполнения гнойными массами и некротическими частицами человеческой ткани.
Салфетки с Левомеколем меняют на новые, по мере пропитывания их гноем и скоплением в них некротических масс. Если рана не глубокая делать перевязку показано один раз в сутки, в иных случаях при тяжелом инфекционном поражении и наличии большого количества гноя повязки меняют 4-6 раз в день. Если перевязка была пропущена, продолжение лечения проводят по ранее намеченному графику.
Часто Левомеколь применяют и при незначительных нарушениях, например гнойные прыщики, порезы и разорванные мозоли. В сферу показаний мази относят и лечение пролежней у лежачих больных.
Часто мазь Левомеколь используют и при воспалительных процессах слухового хода наружного уха. Для этого делают тонкий марлевый жгут, пропитывают его мазью и неглубоко «закладывают» в ухо на двенадцать часов. Точно также Левомеколь на марлевых жгутах вводят в носовые ходы в пазухи при гайморите.
При высыпаниях гнойных прыщей показано зону поражения смазывать (на ночь) малым слоем мази Левомеколь. После разрыва пустулы или механического удаления гноя процедуру стоит повторить.
Не рекомендовано при наружном использовании Левомеколя сочетать его с иными мазями или препаратами. При нанесении мази необходимо быть осторожным и избегать зоны глаз и слизистых оболочек. Запрещено внутреннее применение Левомеколя
Если осторожность не была соблюдена то в случае попадания препарата в глаза или на слизистые их стоит промыть большим количеством чистой воды, а в случаи заглатывания – промыть желудок водой с активированным углем
Причины фурункулеза
Бактерии стафилококка, вызывающие инфекцию, обитают на коже, концентрируясь в частях тела, где присутствуют складки (фурункулез на лице, в частности фурункулез носа и фурункулез губы – самые распространенные места проявления болезни). Обычно иммунная система держит их под контролем, однако при ослабленном иммунитете они попадают в кожу через волосяной фолликул, порез или царапину на коже. Спровоцировать фурункулез может обычная травма кожных покровов или их расчесывание. Фурункулы часто являются результатом несоблюдения элементарных норм личной гигиены. Когда кожа заражается, иммунная система реагирует, посылая лейкоциты в пораженный участок, чтобы уничтожить бактерии. Гной – это скопление мертвых бактерий, мертвых лейкоцитов и мертвой кожи.
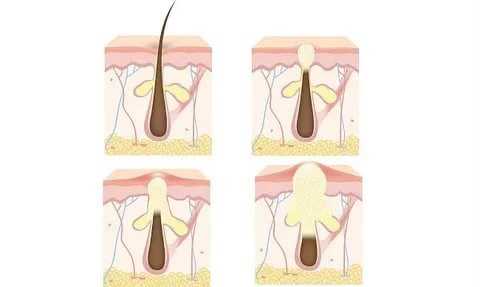
Следующие условия повышают риск развития фурункулеза кожи:
- Диабет: высокий уровень сахара или глюкозы в крови может снизить способность иммунной системы реагировать на инфекцию.
- Лекарства: некоторые медикаменты ослабляют иммунную систему.
- ВИЧ и другие заболевания, поражающие иммунную систему.
- Кожные заболевания: псориаз, экзема и угри.
- Избыточная масса тела также увеличивает риск.
Сам по себе при контакте фурункулез не заразен, однако при ослабленном иммунитете иногда инфекция может распространяться, когда люди используют одно пространство или материалы, например, одежду и гидромассажные ванны для ног.
Что такое фурункул
Фурункул – это острое, гнойное воспаление волосяного фолликула, сопровождающееся покраснением кожи, отечностью, а иногда и субфебрильными состояниями (лихорадка). Фурункул всегда болезненный и неприглядно выглядит, а также это образование может быть опасным, особенно если фурункул образовался на лице.
Фурункулы — кожное заболевание. В английском языке они известны под названием «boils», когда-то их называли от латинского «furuncles». Это характерный пример бактериальной инфекции кожи, вызванной золотистым стафилококком (Staphylococcus aureus). Суть заболевания заключается в быстро развивающемся воспалительном процессе волосяного фолликула и окружающих тканей с сопутствующими гнойными выделениями и отмиранием инфицированных тканей с образованием некротической капсулы.
Такие образования обычно появляются на волосистых участках кожи и в местах, выделяющих пот и подвергающихся трению:
- на голове;
- в паху;
- подмышками;
- на ягодицах;
- на шее и лице.
Фурункулы могут возникать как по отдельности, так и в группах – тогда говорят о фурункулезе.
Осложнения фурункулов и карбункулов
После крупного фурункула и, особенно, карбункула на коже остается рубец. Он полностью не исчезнет, но со временем побледнеет и станет менее заметными. Чтобы улучшить косметический результат врач может назначить вам:
- уколы кортикостероидов — помогает разгладить приподнятый рубец;
- давящая повязка — помогает разгладить и размягчить рубец;
- пластическая операция.
Кроме того, можно пользоваться косметикой, чтобы скрыть рубец. Существуют специальные средства для камуфляжного макияжа, которые продаются в аптеках без рецепта.
Инфекционные осложнения фурункулов и карбункулов
Иногда бактерии из фурункула или карбункула могут попадать на другие части тела, вызывая вторичное воспаление. Чаще всего таким осложнением становится флегмона — разлитое гнойное воспаление глубоких слоев кожи. Реже возникают следующие осложнения:
- импетиго — крайне заразное заболевание кожи при котором на теле появляются множественные гнойнички;
- септический артрит — инфекционное воспаление суставов;
- остеомиелит — воспаление и разрушение костной ткани;
- эндокардит — воспаление внутренней оболочки сердца;
- септицемия — заражение крови;
- абсцесс головного мозга, менингит — гнойные заболевания головного мозга и его оболочек.
Для лечения этих осложнений используют антибиотикотерапию, нередко требуется хирургическое вмешательство. При септицемии, менингите и абсцессе головного мозга может потребоваться лечение в отделении реанимации и интенсивной терапии.
Тромбоз кавернозного синуса
Тромбоз кавернозного синуса — это очень редкое, но потенциально опасное для жизни осложнение фурункулов и карбункулов, расположенных в области лица, уха, в носу. В связи с особенностями кровоснабжения, из этих зон инфекция очень легко попадает в кавернозный синус — это образование из твердой мозговой оболочки, которое соединено с кровеносными сосудами. Из кавернозного синуса инфекция быстро распространяется в ткани глазницы. Для тромбоза кавернозного синуса характерны следующие симптомы:
- острая и сильная головная боль;
- опухание и выпячивание глаза;
- интенсивная боль в глазу.
Клинические особенности гнойничковой сыпи
Вследствие разнообразия причинных факторов единственным общим признаком заболевания, вызванным разными возбудителями, является лишь сам факт наличия высыпаний.
Клинические особенности и течение болезни существенно отличаются, так же как и подход к терапевтическим мероприятиям.
Несмотря на широкую распространенность инфекций, передаваемых половым путем, наиболее часто гнойнички чаще являются следствием банальной флоры.
Фолликулит обычно является проявлением заражения гноеродными бактериями.
Его основные признаки можно представить так:
- довольно крупный гнойничок на малойили большой половой губе;
- умеренный отек и гиперемия окружающих тканей;
- в центре возможен волос или след от микротравмы;
- развивается внезапно за одну ночь;
- субъективно умеренно болезненные ощущения;
- дискомфорт при сексуальных отношениях.
Единичный фолликулит существует несколько дней.
Затем он вскрывается, что проявляется гнойным или сукровичным отделяемым, четко заметным на нижнем белье женщины.
Множественные фолликулиты склонны к слиянию, что может спровоцировать формирование флегмоны, абсцесса или фурункула.
Это уже довольно серьезные осложнения, которые требуют немедленных хирургических мер лечения.
Фурункул представляет собой ограниченное гнойное расплавление тканей с яркими клиническими проявлениями.
К ним следует отнести:
- крупный гнойничок на половой губе, чаще единичный;
- очень резкий отек и гиперемия вокруг;
- четко заметный гнойный стержень в центре белого цвета;
- резкие болевые ощущения;
- невозможность сексуальной активности;
- ухудшение общего самочувствия, часто потеря работоспособности, повышение температуры тела.
Дальнейшее течение фурункула может пойти двумя путями.
Благоприятный вариант подразумевает его вскрытие и полное отхождение гнойного стержня с кровянистым отделяемым.
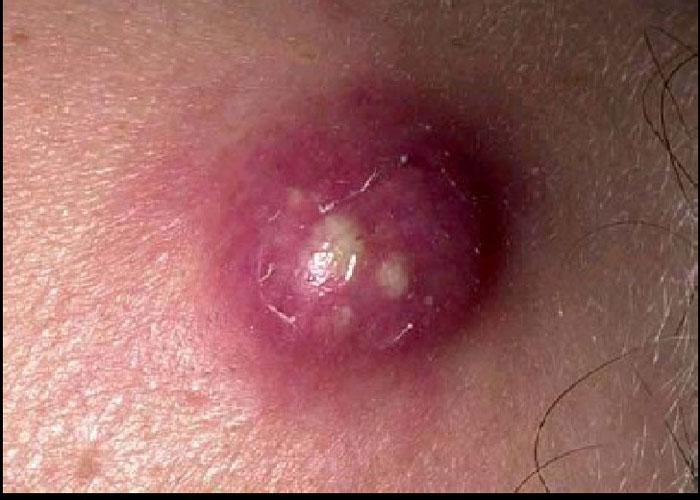
Затем спадает отек, исчезает субъективный дискомфорт, а внешний вид половой губы приходит в норму.
Но так бывает далеко не всегда, лишь при правильном подходе к лечению и своевременном обращении за медицинской помощью.
Второй вариант подразумевает неполное отхождение стержня, что приводит к повторному воспалению и захвату до этого неповрежденных тканей.
При аррозии сосуда, которыми очень богата область половых органов у женщин, гнойные массы могут попадать в кровь.
Это вызовет септическое состояние, угрожающее жизни.
Поэтому при обнаружении фурункула важно немедленно обратиться к специалисту. Другим бактериальным гнойником является бартолинит. Другим бактериальным гнойником является бартолинит
Другим бактериальным гнойником является бартолинит.
Сама железа расположена у входа во влагалище, в непосредственной близости к половым губам.
Поэтому легко предположить, что высыпания располагаются снаружи.
Бартолинит – это серьезное заболевание, которое характеризуется следующими симптомами:
- резких грубый отек одной половины вульвы;
- ощущается крупный гнойничок на большой половой губе, хотя на самом деле он находится чуть глубже, у входа во влагалище;
- резкая болезненность;
- диспареуния;
- часто субфебрилитет;
- рези и затруднение при мочеиспускании, особенно при большом отеке;
- покраснение или синюшность пораженной половины половых органов.
В отличие от фурункула или фолликулита, гнойник при бартолините зачастую отчетливо не виден.
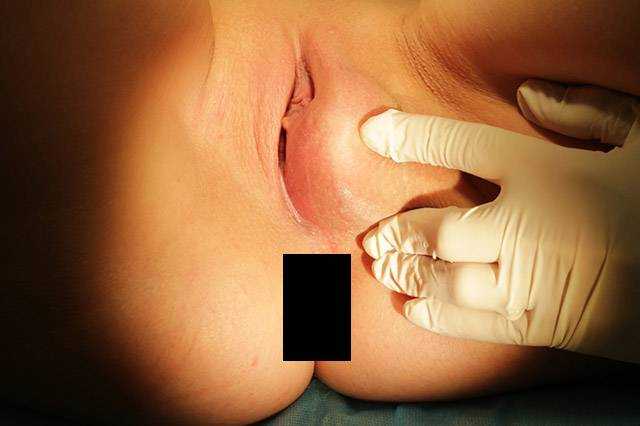
Он лишь ощущается пальпаторно и приносит очень серьезный дискомфорт женщине.
Бартолинит самостоятельно не проходит.
При отсутствии лечения процесс распространяется на окружающие ткани, что приводит к флегмоне.
Опасен ли фурункул? Возможные осложнения
В большинстве случаев, при своевременном лечении, чирей не несет серьезной опасности. Но при попытках самостоятельно выдавить гнойно-некротический стержень, неадекватной местной терапии или присоединении вторичной инфекции могут развиваться опасные осложнения.
Локальные осложнения включают гнойные поражения кожи и подкожной клетчатки: фурункулез, карбункулы, абсцессы и флегмоны. Также возможно поражение прилегающих кровеносных сосудов и лимфатических узлов в виде флебитов, тромбофлебитов, лимфаденита.
Наибольшую опасность представляют фурункулы, располагающиеся в области носогубного треугольника и выше на лице, слухового прохода, поскольку при этом высок риск распространения гнойных масс и патогенных бактерий внутрь черепно-мозговой коробки посредством кровеносных сосудов. Это может привести к поражению мозговых оболочек (менингит, арахноидит) и непосредственно тканей головного мозга, (энцефалит, абсцессы головного мозга). В редких случаях чирей может стать причиной попадания гнойных масс и бактерий в системный кровоток с развитием сепсиса.
Важно! Особую опасность для пациента и окружающих представляет вскрывшийся фурункул, который не лечится должным образом. Прорвавшийся чирей может быть причиной заражения других фолликулов с формированием фурункулеза, а также входными воротами для вторичных инфекций
Кроме этого, выделяющиеся гнойные массы могут стать источником инфицирования для других людей, контактирующих с ним напрямую или опосредованно (через предметы быта).
Осложнения заболевания
Лечение демодекоза на лице должно проводится исключительно с привлечением врача. Самолечение или игнорирование этой проблемы может не только не принести желаемого результата, но и ухудшить течение патологии. Кожные расчесы и регулярное травмирование кожи (вследствие сильного зуда и желания больного удалить высыпания механическим путем) приводят к нарушению барьерной функции. В результате этого значительно повышается риск развития гнойничковой инфекции, которая может иметь разлитой характер и поражать большие участки тела.
Помимо этого, данное заболевание (особенно демодекоз на лице у женщин) приводит к психологическим проблемам. Вследствие появления видимых дефектов пациент становится замкнутым, начинает стесняться своей внешности и перестает вести полноценный образ жизни (закрывается от внешнего мира, перестает общаться с людьми, предпочитает находиться в одиночестве). При усугублении этой проблемы развившиеся комплексы могут перерасти в психозы, неврозы и затяжные депрессии.
У большого количества людей с данным диагнозом выявляются сопутствующие патологии (желудочно-кишечного тракта, желез внутренней секреции и прочие) и хронические инфекционные очаги. Демодекозное поражение организма способствует усугублению этих состояний и, соответственно, ухудшению самочувствия.
Последствия
При недостаточном или несвоевременном лечении патология может привести к серьёзным последствиям, среди которых:
- стойкие изменения в работе иммунной системы, снижение защитных сил организма;
- болезненность внизу живота, которая может отдавать в паховую область, прямую кишку;
- невротические патологии;
- нарушения в работе периферической нервной системы.
На фоне обострения герпетической инфекции у женщин появляются следующие осложнения:
- сухость влагалища, развитие дисбактериоза;
- появление кровоточащих трещин, через которые легко проникают патогенные микроорганизмы;
- вторичное инфицирование вирусами и бактериями;
- появление кондилом.
Вирус герпеса в сочетании с вирусом папилломы человека увеличивают риск появления раковых опухолей в 7 раз! По этой причине важно начинать лечение генитального герпеса с момента появления первых симптомов заболевания.
































