Симптомы атеромы

Перед тем как обратиться за консультацией к специалисту, пациенты часто сравнивают фото атеромы в интернете со своим состоянием.
К основным симптомам патологии относят:
- изменение структуры кожного покрова;
- появление плотного образования;
- при инфицировании может появиться отечность, боль, повышение температуры.
Фото атеромы на голове четко показывает, как образование выглядит. Оно имеет ровную гладкую поверхность и сильно возвышается над поверхностью кожи.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Злокачественный наружный отит (некротический наружный отит)
Эту форму наружного отита выделяют в отдельную, но фактически он является негативным течением обычного диффузного наружного отита. В процессе заболевания происходит распространение воспаления на структуры височной кости, может возникать поражение черепно-мозговых нервов и развитие внутричерепных осложнений. Название заболевания не связано с развитием злокачественной опухоли, просто таким образом отражается течение заболевания. К счастью, это заболевание встречается редко, болеют пациенты с тяжелыми нарушениями иммунитета, такими как СПИД, состояние после лучевой и химиотерапии, декомпенсированный сахарный диабет, пациенты, получающие иммуносупрессивную и цитостатическую терапию. Ведущим возбудителем признана синегнойная палочка, но любая инфекция полимикробна. В процессе воспаления происходит некроз кожи слухового прохода и переход воспаления на надкостницу и кость, с последующим её разрушением. Жалобы при данном заболевании на сильную боль, выделения из уха гнойно-воспалительного характера, с гнилостным запахом, быстро наступает снижение слуха. Позднее присоединяются симптомы поражения черепно-мозговых нервов: затруднение глотания, попёрхивание при приёме пищи, онемение лица, паралич лицевых мышц. При распространении процесса в среднее и внутреннее ухо может развиваться системное головокружение. При распространении воспаления в полость черепа развивается общемозговая и менингеальная симптоматика. При осмотре обращает на себя выраженное воспаление кожи НСП, кожа с очагами некроза, большое количество гнойно-некротического отделяемого, барабанная перепонка и структуры среднего уха часто неопределимы. Определяются симптомы поражения черепно-мозговых нервов-асимметрия лица, птоз нижнего века на стороне поражения, асимметрия мягкого нёба, нарушение подвижности надгортанника. В диагностике важен посев на бактериологическое исследование, компьютерная томография височных костей. Лечение проводится всегда в условиях стационара. Проводится массивная антибактериальная и дезинтоксикационная терапия. Назначаются инфузии человеческого гамма-глобулина, антисинегнойной сыворотки или гипериммунной человеческой плазмы. Также проводится хирургическое лечение — некротомия (удаление некротизированных участков кожи и кости), в последующем при выздоровлении проводится пластика дефекта собственными тканями.
Симптомы атеромы
Атеромы возникают на любом участке тела, где есть сальные железы: на верхних и нижних конечностях, на голове, туловище, в подколенных ямках и подмышечных впадинах. Исключение — область стоп и ладоней.
Кисты сальных желез выглядят как округлое, плотное и безболезненное подкожное образование, на поверхности которого в некоторых случаях заметен закупоренный проток. Внутри капсулы атеромы скапливается сальный секрет. Он представляет собой густую жидкость желтоватого цвета, которая нередко обладает неприятным запахом.
При пальпации (прощупывании) крупных кист сальных желез нередко определяется флюктуация (зыбление). Возникновение этого симптома связано со способностью жидкости передавать давление во все стороны. Для выявления флюктуации врач пальцами одной руки резко, но несильно надавливает на исследуемую область, при этом пальцами другой руки он ощущает волновые толчки.
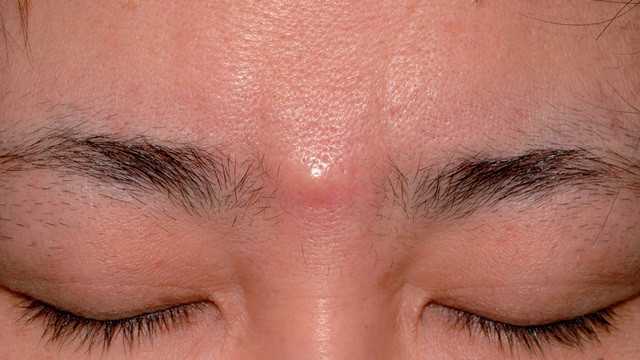 Атерома возникает в местах скопления сальных желез. Фото: Archives of plastic surgery / Open-i (CC BY-NC 3.0)
Атерома возникает в местах скопления сальных желез. Фото: Archives of plastic surgery / Open-i (CC BY-NC 3.0)
Сами по себе атеромы не вызывают неприятных ощущений, но в случае травматизации кистозного образования в результате расчесывания или натирания одеждой оно может воспалиться.
Важно!
При воспалении атерома причиняет болезненные ощущения. Кожа над ней краснеет и становится горячей на ощупь. При появлении этих симптомов необходимо незамедлительно обратиться к хирургу. При несвоевременно начатом лечении воспалительный процесс может распространиться и стать причиной абсцесса или флегмоны — гнойного расплавления мягких тканей.
Атеромы на волосистой части головы называются триходермальными кистами. Они могут быть как одиночными, так и множественными. Эти образования обычно достаточно крупные и достигают в диаметре 5–6 см и более. Над поверхностью образований волосы сильно редеют, а во многих случаях полностью выпадают.
При жирной себорее атеромы на лице или шее постепенно становятся более плотными, а кожа над ними приобретает синюшный оттенок. При пальпации возможны незначительные болезненные ощущения.
Причины появления
Точная причина кисты на шейке матки, т.н. «Ovuli Naboti», до сих пор не установлена. Наботовы железы, расположенные в теле шейки, выделяют особый секрет, который защищает внутренние гениталии женщины от инфекций. Если в цервикальном канале или во влагалище начинается процесс воспаления, то он может захватить выводящие протоки желез, приводя со временем к их закупорке и, как следствие, к нарушению выведения вырабатываемого слизистого секрета. Постоянно наполняемые в условиях отсутствия оттока наружу, железы начинают увеличиваться в объеме и происходит их выпячивание над слизистой оболочкой шейки матки в виде бугров и шариков. Таков механизм возникновения Наботовой кисты.
Провоцирующие факторы:
- кольпит, цервицит,
- сальпингоофорит, эндоцервицит,
- травмы цервикального канала во время родов, абортов,
- ношение ВМС,
- диагностическое выскабливание,
- эрозия или эктопия,
- нарушение гормонального фона.
Чем Овули Наботи опасны, почему от них лучше избавляться, даже если они не беспокоят?
При очередном осмотре врач поставил этот диагноз и перед Вами возник вопрос — что надо делать? Кисты шейки матки, особенно множественные, лучше всего удалять — вскрывать и делать операцию «прижигание», лучше радиоволновым методом, так как очень часто в крупных и множественных ретенционных образованиях может образоваться гнойный инфильтрат.
Фото кисты шейки матки
Кисты наботовых желез на шейке матки, фотографии которых можно посмотреть ниже, обнаружены у молодых девушек и уже рожавших женщин. Находки сделаны врачом гинекологом во время первичного гинекологического осмотра пациенток, обратившихся в клинику по совершенно другим проблемам. Это подтверждает статистические данные о преимущественно случайном обнаружении ovuli naboti — этой распространенной патологии внутренних половых органов.
Общая информация
Шпора развивается на фоне хронического воспаления плантарной (подошвенной) фасции. Это тонкий, но очень прочный лоскут соединительной ткани, который связывает между собой пальцы стопы и пяточную кость. Она отвечает за формирование свода стопы и в процессе ходьбы испытывает значительные нагрузки.
Эти нагрузки нередко становятся причиной микроповреждений ткани, которые заживают самостоятельно в период ночного отдыха. Если этот процесс происходит недостаточно быстро, утром травматизация повторяется. Когда человек встает с кровати, он ощущает боль различной интенсивности. Регулярное повреждение фасции неизбежно приводит к развитию воспалительного процесса, который постепенно нарастает.
Воспаление начинает захватывать расположенные рядом ткани, в частности, кость и сухожилия. На поверхности костной ткани начинается отложение солей кальция и рост отростка (остеофита), который и носит название пяточной шпоры. Он еще больше повреждает фасцию, и патологический круг замыкается. Без помощи врача ходьба становится невыносимо болезненной.
Шпора может образоваться только на одной пятке, а может поразить обе стопы. Все зависит от индивидуальной предрасположенности человека.
Лечение пяточной шпоры
Лечение пяточной шпоры во многом зависит от ее причин и симптомов и назначается в индивидуальном порядке. Врачи используют несколько методик:
- медикаментозное лечение;
- физиотерапия — ударно-волновое воздействие; лазерное лечение;
- рентгенотерапия;
- массаж;
- лечебная физкультура и гимнастика;
От пациента в обязательном порядке требуется коррекция образа жизни и питания, а также ношения ортопедической обуви.
Медикаментозное лечение
Лекарственные препараты, используемые при лечении пяточной шпоры, направлены на снятие воспаления и болевого синдрома. Наиболее востребованы:
- нестероидные противовоспалительные средства (НПВС): средства на основе индометацина, диклофенака, ибупрофена в виде таблеток, инъекций и местных средств (кремов, мазей, обезболивающих пластырей);
- кортикостероидные препараты продленного действия (дипроспан и его аналоги), вводятся непосредственно в фасцию для остановки воспалительного процесса;
- антибиотики при наличии гнойного воспаления или при инфекционной природе заболевания.
При наличии сопутствующих заболеваний, назначаются средства для их лечения, например, препараты для нормализации кровотока, противоподагрические средства и т.п. Подбором конкретных лекарств, их дозировки и режима приема занимается только врач.
Физиотерапия
Физиотерапия направлена на улучшение кровоснабжения и регенерации тканей, а также на усиление действия лекарственных средств. Для этого используется:
- электрофорез: введение препаратов в толщу тканей с помощью электрического тока;
- сонофорез: обработка тканей ультразвуковыми волнами, улучшающими проникновение лекарственных средств;
- ультразвуковая терапия: прогрев тканей и снижение воспалительных реакций с помощью ультразвуковых волн;
- грязевые и минеральные ванны.
Ударно-волновая терапия
Ударно-волновая терапия – это один из наиболее эффективных методов лечения пяточной шпоры на ранних стадиях развития. Методика основана на воздействии ультразвуковых волн определенной частоты, которая способствует:
- разрушению отложений кальция;
- уменьшению воспаления и отечности;
- активации регенерации тканей.
При небольшом размере пяточной шпоры методика позволяет избавиться от нее полностью, а в запущенных случаях тормозит или останавливает ее рост.
Лазерное воздействие
Прогревание глубоких слоев тканей лазером способствует улучшению кровотока в них. В результате повышается качество снабжения клеток кислородом и питательными веществами, активируются обменные процессы и восстановление пораженных тканей.
Рентгенотерапия
Эта методика лечения пяточной шпоры подходит только для людей моложе 40 лет и используется крайне редко, если другие способы не приносят эффекта. На область поражения воздействуют рентгеновскими лучами в определенной дозировке. В результате достигается стойкое купирование болевого синдрома и улучшение состояния.
Хирургическое лечение
Все предыдущие методики направлены на снятие боли и воспаления, а также улучшение состояния пациента. Правильно подобранный комплекс методик помогает затормозить процесс роста шпоры или даже полностью остановить его, но он не позволяет избавиться от него полностью. Исключение составляет ударно-волновая терапия, но она разрушает лишь совсем маленькие наросты.
Избавиться от крупной пяточной шпоры можно только хирургическим путем. При выборе классического варианта операции хирург разрезает фасцию полностью и сразу удаляет костный выступ. При полном пересечении тканей у пациента значительно меняется анатомия стопы и походка, что становится поводом для назначения группы инвалидности.
Более современной и щадящей методикой является радиочастотная микротенотомия. Суть операции заключается в устранении поврежденных тканей с помощью радиочастотных волн.
В интернете и популярной литературе можно найти большое количество домашних методик лечения пяточной шпоры с помощью трав и самодельных компрессов. Использовать их без предварительного согласования с врачом категорически запрещено. В лучшем случае состояние пациента останется без изменений, в худшем – возникнут осложнения, например, ожоги.
Причины возникновения
Развитие атером отмечают у каждого десятого взрослого, в основном в молодом возрасте (до 35 лет), одинаково часто у обоих полов. Эпителиальные кисты развиваются, когда формируются затруднения для выхода секрета – сужение или закупорка выводного протока железы. Причины их следующие:
- врожденные особенности строения желез, в таком случае образования выявляются сразу после рождения;
- нарушение слущивания ороговевших клеток кожи, при этом устье железы перекрывается полностью или частично;
- чрезмерная продукция кожного сала на фоне нарушений гормонального фона или психосоматических расстройств;
- механические повреждения кожи: замечено, что атеромы чаще формируются в местах рубцов, после перенесенных ожогов или обморожений;
- недостаточная гигиена.
Симптомы кисты мозга
Симптомы определяются основным заболеванием, вызвавшим появление кисты. Поэтому они разнообразны и неспецифичны.
Возможен одни или несколько из перечисленных симптомов:
- Головная боль;
- Чувство распирания или давления в голове;
- Ощущение пульсации в голове;
- Шум в ухе при сохранном слухе;
- Нарушение слуха (нейросенсорная тугоухость);
- Зрительные расстройства (двоение, пятна перед глазами и т.п.);
- Симптоматическая эпилепсия;
- Парез (частичный паралич) руки или/или ноги, постоянный или преходящий;
- Эпизоды потери сознания;
- Нарушение равновесия;
- Онемение какой-либо части тела, постоянное или преходящее.
Если киста мозга – след от давно перенесенного заболевания, возможно полное отсутствие каких-либо симптомов.
Преимущества лазерной методики
Удаление атеромы при помощи лазерного луча имеет весомые преимущества перед стандартным хирургическим методом. В частности:
- высокая эффективность терапии, обоснованная непосредственным воздействием ультрафиолета на очаг воспаления;
- короткий восстановительный период – заживление отмечается уже на 10-15 день после процедуры;
- существенное снижение риска повторной закупорки сальной железы;
- простой подготовительный период;
- после удаления атеромы лазером на коже не остается шрамов и рубцов.
Процедура лазерного иссечения подкожной кисты проводится под местным наркозом. Если пациент своевременно обратился к специалисту за помощью, операция проводится в плановом режиме и не сопровождается болью или дискомфортом.
Подготовка к процедуре
После того как пациенту был установлен диагноз атерома, ему показана операция по ее удалению. Предварительная подготовка к процедуре включает в себя сдачу необходимого перечня общих анализов и УЗИ-исследование области, в которой расположена киста. Это позволит специалисту увидеть полную картину и определить, насколько сложной будет предстоящая операция. Основная цель воздействия лазером на закапсулированную сальную железу – полное удаление находящейся внутри жидкости и разрушение оболочки кисты. В случае, когда внутри остается даже незначительный фрагмент оболочки, возникает большая вероятность рецидива недуга.
За 3 дня до даты проведения операции пациенту рекомендуется полностью отказаться от употребления алкоголя и курения. Дополнительно есть ограничения по приему некоторых медикаментозных препаратов – лекарства, разжижающие кровь, принимать запрещено. В случае невозможности полного отказа от препаратов данной группы пациент обязан поставить в известность специалиста, который будет проводить лазерное удаление атеромы.
Диагностика и лечение атеромы
Диагностика атеромы не составляет труда. Как правило, специалисту достаточно осмотра и пальпации. Иногда требуется дополнительно сделать УЗИ мягких тканей, чтобы установить точный размер новообразования. С целью исключения злокачественной опухоли может быть назначена пункционная биопсия.
Лечением атеромы занимается врач-хирург. После проведения диагностики он назначит соответствующую терапию. Основные показания к удалению атеромы – косметический дефект и жалобы на ее частое воспаление. Удаление осуществляют в стерильных условиях операционной. Самостоятельно пытаться вскрыть жировик запрещено, поскольку велик риск инфекционных осложнений. Существует три основных способа удаления, наиболее подходящую методику выбирают в индивидуальном порядке (в соответствии с локализацией). Рассмотрим подробнее каждую в отдельности:
- Оперативное вмешательство. Капсулу вскрывают, вычищают содержимое и удаляют. В конце накладывают швы (примерно на 7-10 дней). Благодаря местному наркозу пациент не испытывает дискомфорта.
- Радиоволновой метод. Высокочастотные волны нагревают и испаряют поврежденные ткани. В результате остается небольшая раневая поверхность, которая со временем заживает. Наложение швов не требуется.
- Лазерный метод. Это самая современная и безопасная методика. В случае с небольшим жировиком, на него направляют луч и выжигают. При новообразовании более 10 мм процедуру начинают со вскрытия капсулы с дальнейшей лазерной обработкой полости. Как и в предыдущем способе, швы не накладывают. Лазер не оставляет шрамов.
Возможные осложнения
Существует целый ряд последствий атеромы:
- Риск перерастания в флегмону с обширным абсцессом.
- Риск возникновения рецидива в случае самостоятельного вскрытия.
- Риск образования нагноений и воспалений.
- Риск появления постоперационных рубцов, которые возникают в результате хирургического удаления атеромы крупных размеров.
- Возможно появление воспалений рубцов в случае удаления атеромы в поликлинике.
- В результате неправильно проведенной диагностики, может возникнуть рецидив.
Стоит также отметить, что атерома является очень редким заболеванием, по статистике, им заболевает всего 7-10% населения планеты. Атерома является доброкачественным новообразованием, которое никогда не малигнизируется.
Методы лечения атеромы
Лечение кисты заключается в ее удалении. Без оперативного вмешательства атерома нередко рецидивирует. Более того, такое лечение сопровождается образованием кожного рубца.
Бытует мнение, что атерому можно вылечить в домашних условиях при помощи наружных мазей. Однако это заблуждение. Атерома имеет специфическую структуру, которая не поддается воздействию ни лекарственных, ни народных средств.
Действительно, наружное лечение способно на время снять воспалительную реакцию. Однако и здесь может подстерегать опасность, так как лекарственные компоненты после проникновения в отверстие кисты могут привести к распространению воспалительного процесса еще глубже и вызвать подкожный абсцесс. Единственно эффективным методом лечения является удаление образования вместе с собственной капсулой для исключения рецидива.
Консервативная терапия назначается лишь на этапе подготовки к оперативному вмешательству для снятия воспаления. С этой целью назначаются антибактериальные, дезинфицирующие средства, а также препараты, купирующие активную выработку сального секрета.
В запущенных случаях при развитии осложнений (воспаление, инфицирование) требуется проведение экстренного хирургического вмешательства. В этом случае образование не удаляют, а только чистят. Полное иссечение проводится уже после заживления (приблизительно спустя три месяца).
Хирургическое иссечение
Классический метод удаления атеромы подразумевает иссечение образования посредством разреза на коже. Используется как правило для удаления крупных образований. Главным преимуществом хирургического иссечения является практически нулевая вероятность возникновения рецидива. К недостаткам можно отнести образование небольшого рубца и шрама.
Малотравматичные методы
Удалить кисту сальной железы можно и при помощи малотравматичных методов. Наиболее распространенными методиками являются:
- радиоволновой метод;
- лазерное удаление;
- электрокоагуляция;
- криодеструкция (при помощи жидкого азота).
Использование подобных методик возможно лишь в случае небольших новообразований. Главным их достоинством является отсутствие послеоперационного рубца и хороший косметический результат. Хотя сразу в области разреза остается небольшой рубец, со временем он исчезает. Вот почему специалисты отдают предпочтение малотравматичным манипуляциям особенно при локализации образования на открытых участках тела, например, на лице.
Еще одной отличительной особенностью является простая реабилитация. Период восстановления не требует жестких ограничений и сводится к регулярным антисептическим обработкам раны и перевязкам. Швы снимают примерно через неделю после операции. В среднем спустя две недели рана полностью заживает.
Лазерное удаление
К методике прибегают в случае близкого расположения новообразования к поверхности кожи. Суть процедуры заключается в воздействии интенсивного узконаправленного лазерного пучка, который разрушает опухоль вместе с её содержимым. Луч оказывает точечное влияние, не затрагивая близлежащие ткани.
Процедура проводится под местной анестезии и не сопровождается появлением болевых ощущений. В ходе манипуляции прижигаются кровеносные сосуды, поэтому риск кровотечения, инфицирования и образования шрама практически исключен.
Из недостатков можно выделить ограничения в применении манипуляции. Проведение лазерного иссечения невозможно в случае кист крупяного размера. Противопоказанием также является гиперпигментация в месте воздействия луча лазера.
Радиоволновое удаление
Процедура проводится с применением радиоволнового ножа. Специалист с помощью скальпеля раздвигает ткани и извлекает кисту без значительных повреждений расположенных рядом структур. Удаление опухоли проводится за один сеанс. На коже не остается шрамов.
В некоторых случаях радиоволновое удаление проводить удобнее всего. Например, это касается тех случаев, когда шишка появилась на волосистой части головы, так как нет необходимости сбривать волосы.
Криодеструкция
Суть манипуляции заключается в том, что азот низкой температуры замораживает кровеносные сосуды, которые питают новообразование. В итоге патологические клетки гибнут.
Продолжительность воздействия и необходимость в повторных процедурах зависит от величины опухолевидного образования. Как и другие вышеупомянутые методики, криодеструкция не оставляет рубцов, однако отличается более длительным восстановительным периодом.
Лечение атеромы
Удаление ретенционных кист производится хирургическим путем. Консервативное лечение атером уместно только на предоперационном этапе пациентам с воспалительным процессом в области образования. Врач может назначить обработку кожи раствором антисептиков, нанесение на нее мазей с антибиотиками и противовоспалительными компонентами.
Удаление атером проводится различными методами:
- Цистэктомия. В ходе этой операции хирург через небольшой разрез кожи производит вылущивание кисты вместе с ее капсулой. После чего на рану накладывает швы и закрывает ее стерильной повязкой.
- Цистотомия. Удаление содержимого атеромы через прокол кожи². Эта процедура дает хороший косметический результат. Подходит для лица и шеи. После заживления в области бывшей атеромы остается малозаметный округлый рубец, диаметр которого не превышает 3–4 мм.
- Лазерное удаление. Лазерный луч обладает коагулирующими и дезинфицирующими свойствами. Благодаря этому операция проходит практически бескровно, а заживление раны — быстро.
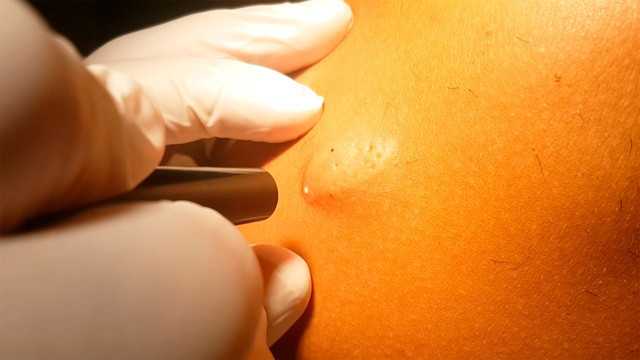 Лазерное удаление атеромы. Фото: Ioannis Dontas / YouTube
Лазерное удаление атеромы. Фото: Ioannis Dontas / YouTube
При нагноении атерому удаляют в два этапа. Сначала производят разрез и через него эвакуируют гнойное содержимое кисты, промывают полость антисептическими растворами. После полного стихания воспалительного процесса проводят второй этап хирургического лечения — удаление капсулы.
Рожистое воспаление ушной раковины
Острое рожистое воспаление относится к инфекционным заболеваниям и вызывается пиогенным стрептококком, позднее может присоединяться и другая флора. При таком воспалении есть симптомы поражения кожного покрова и общевоспалительный синдром – слабость, повышение температуры, озноб. Провоцирующие болезнь факторы: снижение иммунитета, ссадины и ожоги кожи, купание в загрязнённых водоёмах, контакт с носителем пиогенного стрептококка или заболевшим. В зависимости от глубины поражения кожного покрова выделяют три формы:
- Эритематозная, когда возникает боль, покраснение кожи (она имеет «лакированный» вид) слегка возвышается над уровнем здоровой кожи и имеет с ней чёткую границу.
- Буллёзная форма, более тяжелая, характеризуется таким же, как и при эритематозной форме, поражением кожи, но с образованием крупных пузырей над поверхностью кожи с прозрачным или мутным содержимым.
- Некротическая форма. При данной форме происходит глубокое поражение кожи, вплоть до сетчатого и сосочкового слоя, образуются глубокие язвы с гнойными налётами. За счёт присоединения различной микрофлоры протекает тяжелее, чем другие формы. Обычно пациентам с этой формой требуется хирургическая обработка участков некроза.
Особенности процедуры
Длительность операции – от 60 до 90 минут, в зависимости от сложности конкретного случая. Сначала проводится антисептическая обработка необходимого участка кожи и вводятся препараты для местной анестезии.
Специалист, направляя луч лазера на участок кожи, расположенный непосредственно над атеромой, рассекает кожный покров.
Далее следует этап выпаривания скопившейся жидкости. Затем лучом уничтожаются остатки капсулы и запаиваются сосуды. Если удалению подлежала большая опухоль, на место рассечения кожи накладывается косметический шов.
В том случае, когда внутри кисты начался активный воспалительный процесс и она увеличилась до максимальных объемов, рекомендуется совмещение хирургической и лазерной методик. В этом случае применяется общий наркоз.
Кожа рассекается лазером, а сама капсула с жидкостью удаляется механическим путем. Затем снова следует лазерная обработка образовавшейся полости с целью запайки сосудов и выжигания остатков опухоли. В этом случае восстановительный послеоперационный период увеличивается до 3 недель.































