Содержание статьи:

Детский ювенильный ревматоидный артрит — это воспалительное заболевание суставов и внесуставных структур, развивающееся у детей в возрасте до 16 лет. Суставная форма болезни проявляется деформацией, отеком суставов шеи и конечностей. При системной форме добавляются общие признаки (повышенная температура тела, увеличение селезенки, печени, полиморфная сыпь, увеличение лимфоузлов по всему телу, поражение легких, сердца, почек).
Диагноз ставится на основе клинической картины заболевания, данных рентгенографии, лабораторных исследований, пункции суставов. Протокол лечения ювенильного идиопатического артрита у детей включает в себя медикаментозную терапию, массаж, ЛФК, физиопроцедуры.
Лечение подагры
Существуют различные средства и методы лечения подагры: немедикаментозное, медикаментозное, хирургическое лечение, физиотерапевтические процедуры, специальная диета при подагре.
Медикаментозное лечение подагры
Для лечения острой формы заболевания могут быть использованы следующие препараты при подагре:
- нестероидные противовоспалительные препараты, такие как диклофенак (один из наиболее популярных препаратов в лечении подагры), ибупрофен, напроксен, нимесилуд, мелоксикам и др.;
- колхицин — очень эффективное средство для лечения подагры, которое следует использовать только в случае острого артрита;
- внутрисуставные инъекции кортикостероидов (при поражении одного сустава);
- средства, снижающие уровень мочевой кислоты в крови: аллопуринол, фебуксостат;
- средства, повышающие выведение мочевой кислоты с мочой (урикозурические препараты): бензобромарон, пробенецид и др.
Физиотерапевтические процедуры
В острой фазе подагры пациентам назначают аппликации димексида.
В хронической фазе используют фонофорез с гидрокортизоном, магнитолазеротерапию, различные виды аппликаций (из парафина, лечебной грязи, озокерита), а также разнообразные бальнеологические ванны (йодо-бромные, радоновые, хлоридно-натриевые, сероводородные). Это улучшает кровоснабжение в суставах, способствует рассасыванию кристаллов мочевой кислоты, снижению воспалительного процесса в суставах.
Хирургическое лечение при подагре
Хирургическое лечение подагры рекомендуется при:
- наличии крупных тофусов;
- появлении незаживающих свищей после вскрытия тофусов;
- изъязвлении тканей.
Диета при подагре
Диета при подагре подразумевает ограничение продуктов с высоким содержанием пуринов (мочевой кислоты), таких как:
- красное мясо (говядина, баранина, свинина);
- птица (курятина, индейка и др.)
- субпродукты (печень, почки);
- морепродукты;
- алкоголь;
- бобовые (горох, фасоль);
Рекомендуется включать в свой рацион фруктовые соки, молочные продукты, овощи (морковь, сельдерей, картофель), фрукты (апельсины, вишня, киви) и хлеб.
В ограниченном количестве можно употреблять кофе, некрепкий чай, сливочное масло, грибы, картофельные клецки, мороженое, рыбу, ветчину, вареные яйца.
Самолечение подагры может привести к опасным последствиям! Обратитесь к профессионалам!
В нашей клинике проводится комплексное обследование и лечение подагры, ревматизма, ревматоидного артрита, полимиозита, остеопороза, артроза, остеоартроза, системной красной волчанки и других ревматологических заболеваний.
Мы знаем, как быстро убрать суставную боль, облегчить ваше состояние и добиться стойкой ремиссии заболевания!
Материал подготовлен при участии специалиста:
Полиартрит. Симптомы и лечение
В зависимости от типа полиартрита, каждый из них будет иметь свой симптомокомплекс, специфический для его разновидности. Общее же проявление, характерное для всех видов полиартрита – воспаление тканей пораженного сустава, отечность и болевые ощущения в этой области. Следует отметить, что полиартрит наиболее часто поражает суставы нижних и верхних конечностей.
Массаж хорошая профилактика полиартрита суставов
Отличительными симптомами кристаллического полиартрита являются:
- одышка;
- болевые ощущения при дыхании;
- болевые ощущения в областях живота и сердца;
- постоянные головные боли;
- общее недомогание.
Все эти симптомы являются следствием того, что солевые отложения поразили перикардиальную, плевральную либо брюшную полость.
При инфекционном полиартрите больного беспокоит следующий комплекс симптомов:
- покраснение участков кожи, где находится поврежденный сустав и повышение ее температуры;
- снижение подвижности;
- развитие деформации суставов;
- появление дисфункции суставов;
- атрофия сухожилий и мышц в области поврежденного сустава;
- перенесенное инфекционное заболевание.
Ревматоидный полиартрит отличают следующие симптомы:
- утренняя тугоподвижность;
- повышенная утомляемость;
- кожные высыпания;
- болевые ощущения при дыхании;
- снижение зрения;
- боли в различных частях тела;
- повышение температуры;
- появление крови в моче.
Симптомокомплекс псориатического полиартрита схож с ревматоидным, но помимо этого, для него также присущи следующие проявления:
- артрит пальцев;
- поражение ногтевой пластины;
- поражение межпозвонковых суставов;
- ассиметричное распространение воспалительного процесса по всему организму.
При лечении полиартрита необходим комплекс, состоящий из медикаментозных и немедикаментозных средств, которые назначаются врачом после диагностики. Лечение каждого вида полиартрита подразумевает сочетание общих и специфических процедур, которые выбирает специалист в зависимости от типа заболевания.
Медикаментозное лечение полиревматизма происходит путем назначения врачом нестероидных противовоспалительных средств, кортикостероидных гормонов, кальция, витамина D, а также группы препаратов, специфических для каждого вида полиревматизма.
Немедикаментозное лечение полиревматизма предполагает назначение ежедневной лечебной физической культуры и массажа. Помимо этого применяются различные физиотерапевтические методы лечения, среди которых амплимультотерапия, лазеротерапия, электрофорез с лекарственными средствами, магнитная терапия, лечебные грязи, радоновые, сероводородные, углекислые ванны, ультразвук, парафинотерапия, озокотерапия, криотерапия. Также больному полиартритом показано соблюдение специальной диеты.
Помните, что полиартрит – болезнь весьма серьезная, запускать ее на начальной стадии ни в коем случае нельзя. Не стоит увлекаться самолечением и народными средствами, это чревато переходом болезни в хроническую стадию. Поэтому лечение полиартрита должно проходить строго под наблюдением врача, обратиться же к нему следует как можно быстрее, только тогда комплекс лечения будет эффективным и предотвратит возможные негативные последствия в виде перетекания болезни в хроническую форму, нарушении функции суставов и даже инвалидности.
Применение настоев

Лечение полиартритов средствами для внутреннего применения эффективно и проверено годами. Такие средства готовятся обычно из различных целебных трав и цветов. Ниже приведено несколько наиболее популярных способов их изготовления.
- Отжать сок из свежесобранной крапивы и смешать его со спиртом, которого должно быть ровно столько же, сколько сока. Около двух недель смесь выдерживают в месте, где прохладный микроклимат и нет доступа свету. Принимать для лечения полиартрита внутрь на протяжении шести месяцев. Употреблять трижды за день за полчаса до еды по 30 мл.
- Измельчить 200 грамм корней сабельника и 100 грамм корневища лапчатки. Все сложить в чистую трехлитровую банку и залить водкой хорошего качества. Настаивать минимум три недели и использовать для лечения по столовой ложке трижды за день перед едой.
- Смесь из бузинового цвета (10 грамм), ивовой кожуры (50 грамм) и листья, сорванные с березы (40 грамм). Все залить кипятком и дать полностью остыть. Принимать трижды за день по 150 грамм.
- Листья с тополя измельчить и заварить кипятком. Остудить и пить три раза в сутки. Это отличное средство против боли.
Если планируется пить настойки, то лучше вначале посоветоваться с врачом, потому как не все могу себе позволить принимать их без вреда для организма.
Что такое полиартрит
Воспалительные процессы, которые поражают сразу несколько суставов (5 и больше), диагностируют как полиартрит. У большинства пациентов заболевание поражает суставы конечностей;
- коленный;
- тазобедренный;
- фаланги пальцев стопы;
- плечевой;
- локтевой;
- фаланг пальцев кисти.
Локализация болей и дискомфортных ощущений постоянно меняется. Например, сегодня болят плечевые, тазобедренные, коленные суставы, а на следующий день – локтевые и пальцы на ногах. В медицине нет единого мнения относительно первопричины заболевания. Есть теория, что сбой дает иммунная система. Она начинает идентифицировать здоровые клетки организма, как чужеродные и запускает процесс их уничтожения. По мнению других специалистов, полиартрит возникает на фоне перенесенного тяжелого стресса, сильного переохлаждения, серьезного гормонального сбоя.
Общие сведения
Хрящевая ткань – это гладкая прослойка между соприкасающимися участками костей. Она обеспечивает их легкое скольжение друг относительно друга, гарантируя свободную и безболезненную работу сустава. Чрезмерная нагрузка, воспаление или травма могут запустить дистрофический процесс, который постепенно распространяется по всей поверхности.
В результате гладкость суставных поверхностей нарушается, а движения начинают причинять боль. Одновременно по краям сустава начинают появляться костные разрастания, заменяющие собой пораженный хрящ. По мере прогрессирования дегенеративного процесса в него вовлекаются не только кости, но и окружающие ткани. Конечность деформируется, мышцы спазмируются, а связки становятся слабыми и теряют эластичность. Без лечения человек теряет способность двигать рукой.
Причины артрита
Факторы, увеличивающие риск возникновения артрита:
- генетическая предрасположенность (свойственна исключительно женщинам);
- избыточная нагрузка на суставы (например, вследствие занятий спортом);
- инфекционные заболевания;
- злоупотребление кофеином;
- курение;
- избыточный вес.
Патологические изменения в суставе могут быть связаны с повреждением суставного хряща, покрывающего кости в месте их сочленения. Подобный характер заболевания присущ дегенеративным артритам, к которым относятся, прежде всего, травматический артрит и остеоартроз.
Другую группу образуют воспалительные артриты. Эти заболевания связаны с воспалением синовиальной оболочки, выстилающей изнутри суставную капсулу. К воспалительным артритам относятся, прежде всего:
- инфекционный артрит (прямое проникновение инфекции в сустав);
- ревматоидный артрит, вызываемый нарушениями в работе иммунной системы. Как правило, затрагивает мелкие суставы кистей, реже – более крупные суставы (колени, голеностопные суставы, суставы запястья). При ревматоидном артрите конечности обычно поражаются симметрично;
- подагра – заболевание, вызываемое отложением в суставах мочевой кислоты. В норме мочевая кислота выводится почками, но если её образуется слишком много или почки не справляются с её выведением из организма, она начинает накапливаться в суставах, вызывая воспаление и боли;
- реактивный артрит. Данная разновидность артрита представляет собой реакцию иммунной системы на перенесенное раннее инфекционное заболевание. Подобная реакция может стать следствием таких заболеваний, как гонорея, хламидиоз, дизентерия, сальмонеллез и некоторых других.
Водные процедуры

Целебные ванны с добавлением лекарственных растений – не только полезная в лечении полиартрита процедура, но и приятное времяпровождение. Такие мероприятия избавят от симптомов воспаления и боли и даже помогут приостановить деформирующие процессы. Ежедневно перед сном получасовая ванна из репейника с добавлением спорыша и хвои, а также крапивы и березовых листьев может проводиться по полчаса.
Другим эффективным вариантом будет ванна из смеси красного клевера и цикория. Ее следует принимать через день не меньше двадцати минут.
В любой ванне температура воды должна быть комфортной для пациента.
Очень эффективна ванна из сухой соломы. Чтобы ее приготовить, солому в количестве 250 грамм заливают пятью литрами прокипяченной воды и варят около получаса на огне средней интенсивности. В остывший до 37 градусов раствор опускают ноги и держат до полного остывания. Процедуру следует выполнять около 12 дней. Можно добавлять еще несколько капель масла пихты.
Степени
В ортопедической практике принято выделять клинико-рентгенологические степени артроза по классификации Келлгрена-Лоуренса:
- Нулевая. Человек не испытывает никаких болезненных ощущений или дискомфорта во время ходьбы (даже не длинные дистанции). На рентгенологическом снимке патологические изменения не выявляются.
- Начальная (сомнительная). При длительной ходьбе появляются умеренные боли тупого характера. Некоторые больные отмечают незначительный хруст при сгибании конечности. При рентгенологическом исследовании обнаруживаются первые признаки патологии: сужение суставной щели и маленькие участки костных дефектов по краям.
- Легкая. Болевой синдром становится более выраженным, появляется в утренее время вместе со скованностью. При движении боль нарастает. На рентгене выявляется четкое сужение суставной щели и небольшое количество костных разрастаний (остеофиты).
- Умеренная (дегенеративная). Болевые ощущения возникают не только утром, но и ночью. Присоединяется миалгия и болезненность в костях. Больные плохо спят, часто отмечают отёчность поражённого сустава. На рентгене выявляется прогрессирование сужения суставной щели и разрастание остеофитов, а также повышение плотности кости.
- Тяжелая (деформирующая). Болевой синдром приобретает постоянный характер, не всегда купируется приемом обезболивавших лекарственных средств. Боль нарастает при любом движении, при сгибании слышен сильный хруст. Также присоединяется мышечная атрофия, развивается деформация сустава. При рентгенологическом обследовании обнаруживается сильное сужение суставной щели значительное разрастание краев суставной поверхности, что вызывало деформирующие изменения.
Диета при травматическом и дистрофическом артрите и артрозе
При артритах, вызванных травмами, физическим перенапряжением, нарушениями питания (например, недостатком витаминов) главное — это рациональная, полноценная диета, содержащая достаточное количество белков, жиров, углеводов, витаминов и минеральных веществ. Единственное ограничение — в рационе не должно быть большого количество легкоусвояемых углеводов и тугоплавких жиров, так как при больных суставах необходимо бороться с избыточным весом.
Для восстановления суставов будут полезны холодец или бульоны из костей, где содержится большое количество коллагена. Коллаген обеспечивает прочность хрящевой и костной ткани, необходим для восстановления поврежденных мышц и связок. Полезен при этом виде артрита и пищевой желатин, из которого можно готовить различные желе. Обязательно включаются в диету молочные продукты, так как, во-первых, молочный белок легко усваивается организмом, а во-вторых, в молоке содержится много кальция, который необходим для укрепления костной ткани. Животный белок содержат нежирное мясо и рыба, растительный — гречневая каша, фасоль и чечевица. Подробнее о питании при артрозе см Диета при артрозе
Диета при воспалении суставов
Немаловажный пункт – оптимизация пищевого рациона с исключением продуктов, которые могут усилить симптомы воспаления. Какую пищу на период обострения лучше исключить:
- Помидоры, тыква, острый перец и баклажаны.
- Маргарин, субпродукты и жирное красное мясо.
- Алкоголь и никотин.
- Шоколад, какао, печенье, сгущенное молоко.
- Щавель, смородина, ревень и зеленый лук (растения богаты щавелевой кислотой).
Рекомендуемые продукты питания включают:
- Жирная морская рыба в умеренных количествах.
- Ограниченно – яйца и молочная продукция.
- Яблоки, орехи, семечки.
- Любые виды каш.
- Куркума, имбирь.
Питание должно быть 3-4 разовым, полноценным. Нельзя голодать и сидеть на строгих диетах. Кофе и черный чай временно исключают. Лучший напиток – чистая вода и травяные чаи.
Антибактериальные препараты
В терапевтическую схему врачом обязательно включаются антибиотики при выявлении инфекционного поражения коленного, тазобедренного, плечевого сочленения, мелких суставов кисти или стопы.
Они используются и для лечения синовита или бурсита, развившихся на фоне артрита. При выборе антибиотиков учитываются вид инфекционных агентов, их чувствительность к активному веществу средства, степень повреждения тканей, наличие других патологий в анамнезе. Особенно хорошо зарекомендовала себя терапия препаратами широкого спектра действия:
- полусинтетическими пенициллинами: Амоксициллином (Флемоксином), Ампициллином;
-
макролидами: Азитромицином, Кларитромицином;
- цефалоспоринами: Цефотаксимом, Цефалексином, Цефиксимом, Цефазолином.
После использования антибиотиков ликвидируется инфекционно-воспалительный процесс за счет уничтожения болезнетворных бактерий. Если артрит спровоцирован внедрением в суставные полости вирусов, включая коронавирусы, то пациентам назначаются противовирусные средства, например, Тамифлю.
Методы лечения
Чем лечить полиартрит суставов, сказать может только врач после полного обследования пациента и установления диагноза. Самолечение при этом заболевании недопустимо, оно может привести к развитию тяжелых осложнений и переходу воспаления в хроническую форму, что влечет за собой полное обездвиживание суставов и инвалидность.
Лечение полиартрита включает в себя меры по снятию воспалительного процесса и восстановлению тканей пораженных хрящей, а также терапию основного заболевания, являющегося причиной воспаления. Оно включает в себя медикаментозную и немедикаментозную терапию, а в случае необходимости — эндопротезирование утративших функциональность суставов.
Для снятия боли и воспаления в остром периоде применяются нестероидные противовоспалительные средства в виде таблеток, мазей, уколов, в том числе — в суставную полость. Для лечения аутоиммунных заболеваний применяют средства, подавляющие излишнюю активность иммунной системы, при болезнях инфекционной природы используют антибиотики, препараты, обладающие притивогрибковой и притивовирусной активностью.
Немедикаментозные методы применяются после снятия симптомов воспаления, они направлены на восстановление функциональности суставов. К ним относятся:
- разные виды массажа;
- лечебная физкультура;
- физиотерапевтические процедуры.
Для каждого пациента составляется индивидуальный план лечения, обеспечивающий максимальную эффективность. Комплексный подход с использованием новейших терапевтических методов гарантирует полное излечение, но только при своевременном обращении к врачу, пока еще патологические процессы не зашли слишком далеко.
Как вести себя в момент приступа
Следует отметить, что «опытный» паникер способен определить начало приступа. Появляются мышечные подергивания, ноги становятся как будто ватные, по телу проходит холод
Появляется одышка, сознание сужается, внимание фиксируется в одной точке
Почувствовав первые предвестники, постарайтесь покинуть помещение, в котором вас настигла атака. Лучше всего выйти на улицу. Можно достать телефон и позвонить кому-нибудь, отвлечься на информацию в интернете.
Если сменить местоположение вам не удается, к примеру, это случилось в автобусе, постарайтесь переключить внимание. Наилучший способ – пересчитывать любые объекты, которые найдете под рукой:
- пуговицы и другие детали одежды;
- деревья;
- машины, причем можно использовать разные вариации. Сколько проехало автомобилей красного или черного цвета. Сколько машин движется в одну сторону, а сколько – в другую;
- столбы;
- если вы находитесь в толпе, посчитайте, сколько вы видите мужчин и сколько женщин;
- окна в домах.
Примите одно положение. Стойте, а лучше сядьте. Примите удобную позу. Обопритесь на что-то твердое и устойчивое.
Можно отвлечь себя, изменив свои телесные ощущения. Ущипнуть, слегка потянуть за волосы, ударить себя с небольшой силой. Попробуйте активно менять мимику: надуйте и сдуйте щеки, сводите и разводите губы в улыбке, закрывайте-открывайте глаза.
Возможно, вместо застывшей позы, вас выведут из ужаса физические упражнения. Приседайте, прыгайте, можно применить легкий бег, имитировать прыжки на скакалке.
Еще один способ переключить внимание – спеть песню, вслух и громко, или продекларировать стих также громко и с выражением. Текст должен быть позитивным и не вызывать мрачных эмоций
Интересный метод борьбы с панической атакой открыла для себя актриса Меган Фокс. Обычно они начинались у нее в самолете. После того как она стала включать песни Бритни Спирс и слушать их в наушниках весь полет, приступы прекратились.
Обязательно контролируйте свое дыхание. Вам нужно устранить избыток кислорода в крови. Для этого постарайтесь глубоко дышать. Делайте глубокий, длинный вдох и шумный продолжительный выдох. Старайтесь, чтобы весь воздух выходил из легких.
Самый действенный способ для восстановления дыхательного спокойствия – подышать в пакет или сложенные ладони.
В случае, когда паническая атака застигла вас дома, примите контрастный душ.
Конечно, если атака случилась с человеком впервые, ему будет сложно ее контролировать. Но, узнав, как с ней бороться, в случае ее повтора он даст ей достойный отпор.
Полиартрит. Причины возникновения и виды заболевания
Полиартрит кристаллический. Этот вид полиартрита характеризуется тем, что на суставах откладываются кристаллы различных солей, которые имеют острую форму, вследствие чего раздражают суставные ткани и приводят к различным воспалениям. Кристаллический полиартрит может быть как одноразовый приступ, а может сопровождать пациента в течение жизни, что приводит к деформации суставов. Возникает по причине неправильного обмена веществ в человеческом организме, после перенесенной болезни «подагра», а также аллергии.
Полиартрит инфекционный. Основной причиной возникновения инфекционного полиартрита является перенесенное раннее инфекционное заболевание (туберкулез, дизентерия, гонорея, и другие). Обычно проходит с излечением заболевания, которое повлекло образование полиартрита, однако, если этого не случается, то переходит в хроническую фазу и нарушает функции суставов.
Полиартрит ревматоидный. Это хроническая и прогрессирующая форма полиартрита, которая характеризуется воспалительным процессом, поражающим суставы. При данной разновидности полиартрита поражается соединительная ткань
Крайне важно начать лечение ревматоидной формы полиартрита на ранней стадии, поскольку его развитие влечет за собой поражение внутренних органов – почек, сосудов, сердца, органов дыхания. На сегодняшний день причины возникновения ревматоидного полиартрита до конца не выяснены, однако, существует точка зрения, что это заболевание является следствием искаженной реакции иммунитета на перенесенные организмом ранее простуду, грипп, ангину либо простое переохлаждение организма
Поражение суставов рук при ревматоидном полиартрите
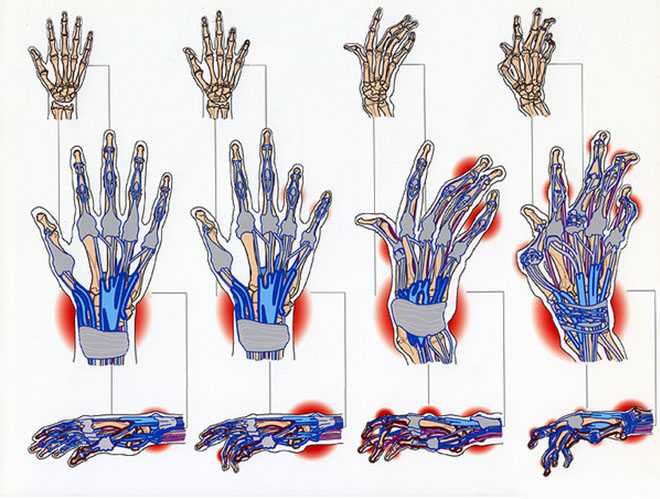
Полиартрит псориатический. Это разновидность полиартрита, которая поражает 5 и более суставов, возникает на фоне кожного заболевания «псориаз». Основные причины появления этой разновидности полиартрита также не выяснены, но считается, что в его возникновении большую роль играет фактор наследственности. Особый риск для возникновения этого недуга представляет та группа людей, чьи родственники перенесли псориатический артрит.
Основные советы по питанию
При выстраивании правильного питания необходимо соблюдать несколько главных принципов.
Основным правилом является исключение или значительное уменьшение в рационе пищи потенциального аллергена. Согласно исследованиям, ревматоидный артрит переходит в острую форму чаще при аллергических реакциях. Чтобы выяснить, что за продукт вызывает аллергию, пациент некоторое время находится на элиминационной диете, то есть периодически исключает из рациона, а затем вновь вводит в меню конкретный продукт и блюда, которые из него готовятся. Например, исключая на 1-2 недели молоко, нельзя употреблять молочные, кисломолочные продукты, каши и супы с добавлением молока. Через какое-то время блюдо опять вводится в рацион для определения, появится ли обострение. Подобная процедура проделывается со всей потенциально аллергенной пищей, после чего они исключаются из меню пациента хотя бы на острый период.

К обострениям артрита приводит следующий ряд продуктов питания:
- цитрусовые (апельсины, мандарины, лимоны, и другие);
- цельное молоко;
- пшеничная, овсяная, кукурузная и ржаная крупы;
- овощи семейства пасленовых: помидоры, баклажаны, картофель;
- свинина;
- какао.
Ревматоидный артрит должен предполагать увеличение количества пищи растительного происхождения в питании. Молочно-растительная диета улучшает состояние пациентов. Эффективна средиземноморская диета с рыбой, овощами, фруктами, растительным маслом и орехами в структуре. Благоприятно влияет на самочувствие наличие в питании Омега-3 жирных кислот и витамина D.

Овощи и фрукты должны занимать большую долю в питании при артрите, диета строится таким образом, чтобы в сутки в меню входило не меньше 300 граммов овощей и 200 граммов фруктов (картофель считается отдельно, если не исключен). Обязательность такой диеты обусловлена содержанием во фруктах и овощах фитохимических нутриентов с противовоспалительным и анальгетическим действием, витаминов и минералов.
Серопозитивный ревматоидный артрит лечится длительными курсами препаратов, которые влияют на состояние слизистой оболочки желудка, кишечника и могут вызывать дисфункцию почечно-печеночной системы. Соответственно, диета должна учитывать этот фактор и исключать из питания раздражающие продукты и блюда, нагружающие почки и печень.
В ряд запрещенных продуктов входят:
- Острая, жареная, жирная и копченая еда.
- Алкоголь, крепкие кофе, чай, какао.
- Консервы.
- Шоколад, сладости.
- Соль.
- Животные жиры.

Питание при ревматоидном артрите предполагает добавление в диету продуктов с кальцием, так как препараты, принимаемые при лечении, например, глюкокортикостероиды, способствуют вымыванию этого элемента из костной ткани и развитию процесса остеопороза, что является причиной травм суставов и костей. Поэтому в меню диеты должны быть кисломолочные продукты с низкой жирностью, соевые продукты, листовая зелень. Не рекомендованы, кроме вышеуказанных, продукты, выводящие кальций: цветная капуста, из зелени – щавель, шпинат, ревень, зеленый лук.
Врачи также дают совет снизить лишний вес для облегчения высокой нагрузки на воспаленные при артрите суставы. Острый период артрита предполагает уменьшение двигательной активности суставов, при том что калораж питания не расходуется, что приводит к набору веса. Для нормализации веса исключаются:
- Простые углеводы, в частности, сахара, содержащиеся в мучных и сладких изделиях, белом хлебе.
- Избыточные жиры – сдобная выпечка, сливочное масло.
- Алкогольные напитки.
Обострение может быть спровоцировано стрессовыми условиями, переживанием негативных эмоций, что плохо влияет на общее состояние пациента, в том числе и по причине плохой усвояемости питательных веществ на фоне стресса, проблем с аппетитом и негативных эмоций. По этой причине пациенту желательно избегать стрессов еще и потому, что переживание положительных эмоций способствует выработке эндорфинов, снижающих боль и воспаление суставов.
Подробное видео о природе заболевания:
Как помочь человеку во время приступа
Если вы стали свидетелем развития панической атаки у вашего знакомого или постороннего человека, уясните себе – не нужно паниковать. У вас наверняка появится такой соблазн, глядя на паникера, но возьмите себя в руки. Помните: от ваших действий зависит состояние человека.
Итак, первое, что стоит сделать: наладить телесный контакт. Больной будет понимать, что он не один. Если это ваш знакомый, возьмите его в охапку.
Если посторонний человек, возьмите за руку или приобнимите за плечо. В этом случае не стоит перебарщивать с объятиями, так как это может еще больше напугать паникующего.
Взяв человека за руки, смотрите ему в глаза и показывайте на своем примере, как нужно дышать. Глубоко и медленно. Скажите ему, чтобы он повторял за вами. Сначала это будет затруднительно, но потом дыхание постепенно начнет восстанавливаться.
Надавите на паникера неопровержимым знанием. Заявите, что вы знаете, что все сейчас закончится. Избегайте фраз по типу «скоро все пройдет», так как это дает размытое понимание времени. Или, к примеру, фраза «Ты сможешь, ты сильный» тоже может сбить с толку, поскольку человек в этот момент кроме слабости и бессилия не ощущает ничего. Лучше скажите, что верите в него, в его силы.
Успокоительные средства: валериана, пустырник тоже способны оказать положительный эффект. Дайте человеку выпить седативный настой, ну а если его не оказалось под рукой, подойдет простой леденец. Массаж способствует расслаблению и устранению мышечного напряжения. Помассируйте паникеру плечи, шею, пальцы. Телесный релакс поможет снять тревогу и страх.
По окончании приступа у незнакомого человека выясните, случались ли такие атаки раньше. Если это произошло впервые, то вызовите скорую. Или сами доставьте его в больницу для дальнейшего обследования.
И еще раз: паническая атака не угрожает вашему физическому здоровью. Ее основа – беспричинный страх, причины которого нужно искать в себе. Справившись с ними, вы навсегда избавитесь от этой незваной гостьи.
Учитесь контролировать ваши эмоции, учитесь расслабляться и отдыхать, анализируйте себя и живите в гармонии с собой. Психологический комфорт – залог вашего избавления от панических приступов.
Автор статьи
Царенко Мария Арменовна
Психиатр, Психотерапевт, Психоэндокринолог.
Врачебный стаж: 11 лет
Записаться на прием
Лечение боли в суставах
Терапия суставных заболеваний требует комплексного подхода. Тактика лечения включает механическую разгрузку, снятие воспаления и предупреждение прогрессирования основной болезни. Только так возможно предупредить разрушение хряща, сохранить его функцию и улучшить качество жизни человека с артралгией3.
Лечение, назначенное специалистом, может включать различные методики облегчения боли в суставах5:
- лекарственные препараты;
- физиотерапию;
- лечебную физкультуру;
- массаж;
- акупунктуру;
- хирургическую или ортопедическую коррекцию.
Медикаментозное лечение включает лекарственные средства быстрого и замедленного действия. К первой группе относятся нестероидные противовоспалительные средства (НПВС), которые обладают как обезболивающим, так и противовоспалительным действием. При поражении суставов они могут назначаться врачом на максимально короткие сроки и в минимально эффективной дозе3.
Мотрин — современный нестероидный противовоспалительный препарат, содержащий напроксен, который действует против боли и воспаления. Его могут использовать взрослые и подростки старше 15 лет12. Одного приема Мотрин достаточно до 12 часов16. В качестве обезболивающего средства при болезнях опорно-двигательного аппарата его можно принимать по следующей схеме: стартовая доза составляет 500 мг (2 таблетки), а затем при необходимости — по одной таблетке (250 мг) препарата каждые 8 часов (но не более 3 таблеток за сутки)12. Обязательно изучите инструкцию к препарату перед его применением и проконсультируйтесь с врачом, чтобы исключить возможные противопоказания.
Помните, что таблетки при боли в суставах не воздействуют на причинное заболевание, они приносят только временное облегчение.
Как убедить мужа-алкоголика начать лечение
Алкоголику не нужен повод, чтобы выпить. Он его выдумает: политическая обстановка, самодур начальник, двойка сына, дворник плохо убрал во дворе. При этом кормит жену постоянными обещаниями, порой очень убедительными, что вот этот стресс он запьет, и больше никогда. Не нужно питать иллюзий, так он пить не бросит.
Что можно сделать?
- Во-первых, не называйте его алкоголиком, это прерогатива врача.
- Не нужно заставлять бросить пить скандалами — это приведет к обратному результату.
- Не обсуждайте алкоголизм мужа с родными и друзьями. Зависимые весьма обидчивы и не способны адекватно оценивать ситуацию. Их месть будет простой — выпить снова.
- Не пытайтесь лечить мужа самостоятельно народным средствами. Отметим, что принудительное лечение запрещено законом. Кроме того, нет никаких гарантий в качестве и эффективности средств, которые якобы могут снять тягу.
- Если ваш муж или близкий имеет пристрастие, предложите не борьбу с выпивкой, а с проблемой, которую она доставляет: например, потеря здоровья, нехватка денег, отчуждение детей, ухудшение отношений с коллегами и друзьями.
- Главная задача — убедить мужа начать профессиональное лечение. Если не получилось, обратитесь в клинику сами. У нас есть услуга интервенции — это психологический прием, когда врач в ходе мотивационной беседы убедит мужчину принять лечение.
Только серьезное комплексное лечение избавит семью от скандалов, бессонных ночей, страха за свою жизнь и жизнь детей.
Глюкокортикостероиды в уколах и таблетках
Глюкокортикостероиды используются для подавления сильного неинфекционного воспаления или устранения болей в голеностопе, колене, плече и других суставах. Исключительно редко гормональные средства назначаются в виде таблеток или капсул. Обычно практикуется их внутримышечное введение.
При острых болях медперсонал предпочитает делать лекарственные блокады с глюкокортикостероидами в комплексе с анестетиками (Лидокаин, Новокаин). Особенно хорошо зарекомендовала себя терапия такими уколами от артрита суставов из списка лекарств с мощным противовоспалительным действием:
- Преднизолоном;
- Дипроспаном;
- Кеналогом;
-
Гидрокортизоном;
- Метилпреднизолоном;
- Триамцинолоном;
- Бетаметазоном;
- Дексаметазоном.
У глюкокортикостероидов широкий список противопоказаний, в котором — беременность, лактация, тяжелые печеночные и почечные патологии. В терапии детей гормоны применяются при неэффективности лучших, более безопасных средств.
Одно из отличий гормонов от НПВС — синдром отмены или рикошета. На завершающем этапе лечения артрита дозы глюкокортикостероидов снижают постепенно. При их резкой отмене симптомы заболевания вернутся и несколько усилятся.












![Отложение солей в суставах [лечения, симптомы и диагностика]](http://windowman.ru/wp-content/uploads/1/3/a/13a89fb8597effdfb3c903f51ff5e672.jpeg)




















